Imersão • Maio 2026
Língua portuguesa
O Mapa da Abdominoplastia Segura
Os 13 princípios anatômicos que eliminam complicações em lipoabdominoplastia — da preservação dos perfurantes à arquitetura peri-cirúrgica.
Anatomy GPS Academy · Manual de campo
O Mapa da Abdominoplastia Segura
Os 13 princípios anatômicos que eliminam complicações em lipoabdominoplastia.
- Edição
- Primeira edição — Maio de 2026
Tiragem digital · Versão 1.0 - Autores
- Dr. Alex de Souza · Dr. Ubajara Guazzelli
- Curadoria
- Comitê científico Anatomy GPS Academy
- Editoração
- Departamento editorial Anatomy GPS · Miami / São Paulo
- Direitos
- © 2026 Anatomy GPS Academy. Todos os direitos reservados. A reprodução total ou parcial deste material — incluindo as ilustrações esquemáticas — sem autorização expressa por escrito dos autores e da editora caracteriza violação dos direitos autorais (Lei 9.610/98). Citações em contexto científico, com atribuição completa, são permitidas e encorajadas.
- Aviso clínico
- Este material é destinado exclusivamente a profissionais médicos cirurgiões plásticos habilitados. Os princípios aqui descritos refletem a experiência clínica dos autores e a literatura referenciada; não substituem o julgamento do cirurgião responsável diante de cada paciente. As doses, parâmetros e técnicas descritas devem ser confirmadas com a literatura primária e adaptadas à condição individual.
- Contato
- academy@anatomygps.com
Instagram @anatomygps
Sobre os autores
Dois cirurgiões. Uma única obsessão: previsibilidade.
A Anatomy GPS Academy nasceu da convicção de que complicações em cirurgia plástica não são consequência do azar — são, quase sempre, consequência de decisões anatômicas mal informadas. Este livro é um manual de campo de duas décadas combinadas dissecando cadáveres, operando pacientes e ensinando residentes a ler o abdômen como ele é, e não como o atlas idealizado o desenha.
Complicações não são azar — são decisões anatômicas erradas tomadas antes ou durante o ato cirúrgico. O objetivo deste material não é ensinar a corrigir uma complicação. É, antes, blindar o cirurgião contra a possibilidade dela acontecer. Cada um dos 13 capítulos é uma decisão anatômica que, executada com disciplina, retira da estatística o evento que outros chamarão de imprevisível.
Sumário · Conteúdos
Os 13 princípios, em ordem de execução cirúrgica.
Cada capítulo é independente, mas a ordem dos quatro blocos — Vascular, Zonas, Dinâmica, Validação — espelha a ordem em que cada decisão é tomada na sala. Leia linear na primeira passagem; depois, use o índice como atalho para revisão de campo.
Preservação da nutrição sanguínea e leitura correta dos territórios do abdômen.
Cartografia cirúrgica e integração segura da lipoaspiração.
Manipulação física do tecido e fechamento seguro.
Confirmação intraoperatória e ambiente fisiológico do paciente.
O Verdadeiro Custo de uma Complicação.
A lipoabdominoplastia moderna é uma das cirurgias mais demandadas — e mais perigosas — da plástica contemporânea. Não porque tenha ficado mais agressiva, mas porque ficou mais ambiciosa: associamos energias térmicas, ressecções extensas, plicaturas profundas e expectativas estéticas que vinte anos atrás simplesmente não existiam. A margem de erro encolheu. Este livro é sobre como recuperá-la.
O paradigma atual
A evolução da abdominoplastia nos últimos quinze anos foi vertical. Saímos do descolamento amplo clássico para o descolamento seletivo; do simples flap para a integração rotineira da lipoaspiração; e, mais recentemente, da técnica puramente mecânica para a associação de tecnologias térmicas — VASER, radiofrequência, plasma e laser. Cada uma dessas associações entrega um resultado estético superior. Cada uma encolhe a margem vascular do retalho.
O problema é estrutural: técnicas que isoladamente são seguras se tornam aritmeticamente perigosas quando somadas. Uma lipoaspiração conservadora respeita a perfusão. Um descolamento moderado respeita a perfusão. Uma plicatura ampla respeita a perfusão. As três simultaneamente, em um retalho que ainda recebeu energia térmica superficial, podem cruzar a linha em que a perfusão já não é suficiente para nutrir a borda — e a complicação se torna inevitável, mesmo que cada decisão isolada pareça correta.
Esse é o paradigma atual. O cirurgião não pode mais pensar em técnicas, isoladas; precisa pensar em orçamentos vasculares. Cada manobra debita do sistema. Quando o débito ultrapassa o crédito anatômico do paciente — necrose, deiscência, seroma, isquemia distal. A diferença entre o cirurgião que tem complicações raras e o que as tem rotineiramente quase nunca está na técnica isolada. Está na contabilidade.
O custo real
Há três contas que o cirurgião precisa fazer quando uma complicação acontece, e raramente todas as três são feitas honestamente na noite em que a notícia chega pelo telefone.
Custo emocional
É o que ninguém vê. As noites sem dormir entre o quinto e o décimo quarto pós-operatório, quando uma escara distal ainda não delimitou a profundidade real e o cirurgião alterna entre «vai recuperar» e «vou ter que reabordar». A ansiedade que se instala em cada paciente seguinte, a hesitação em manobras que antes eram automáticas, a perda da convicção que é, em si, um insumo cirúrgico essencial. É um custo que afeta os próximos cem casos do cirurgião — e ele costuma não perceber.
Custo financeiro
Uma necrose de borda compatível com retalho local custa entre R$ 50 mil e R$ 90 mil entre nova internação, anestesia, tempo de centro cirúrgico, curativos especiais, fisioterapia e acompanhamento prolongado. Uma necrose extensa que demande retalho regional, enxerto ou matriz dérmica acelular escala rapidamente para a faixa de R$ 120 a R$ 200 mil, sem incluir o custo de oportunidade do bloco horário e da agenda obstruída por meses. Esse é o cenário sem judicialização. Com processo, multiplique.
Custo reputacional
É a única conta que não fecha. Em uma profissão em que a ascensão depende da indicação par-a-par e da reputação digital, uma cicatriz mal posicionada documentada por uma paciente eloquente apaga seis anos de marketing. A reputação de elite, na plástica, é construída por aquilo que não acontece: o cirurgião com complicações raras é o que recebe os casos complexos. O cirurgião com qualquer complicação visível desce um degrau na escala de indicação — e ele raramente sobe de volta.
A filosofia Anatomy GPS
«Complicações não são azar. São decisões anatômicas erradas, tomadas antes ou durante o ato cirúrgico — e o azar costuma ser apenas a palavra que damos àquilo que não fomos treinados para enxergar.»
Premissa central · Anatomy GPS Academy
Esta é a premissa central deste livro, e ela tem uma consequência imediata: se a complicação é uma decisão anatômica errada, então a prevenção é uma decisão anatômica correta — e é, portanto, ensinável e replicável. Não dependemos de talento. Dependemos de método.
Os 13 princípios que estruturam este manual não são técnicas. Técnicas são maneiras de fazer. Princípios são maneiras de decidir. Cada princípio responde a uma pergunta que o cirurgião faz, ou deveria fazer, antes de mover o instrumento: onde está o vaso que nutre este território? Esta zona perdoa esta cânula? Esta tensão de fechamento ainda está dentro da janela de perfusão capilar? O paciente está, neste momento, em um ambiente fisiológico compatível com cicatrização?
O cirurgião que opera sem essas perguntas opera com sorte. Por algum tempo, a sorte basta — pacientes magros, jovens, sem comorbidades, suportam erros consideráveis. Mas o paciente médio do consultório de 2026 não é mais esse: é uma mulher de 45 anos, multípara, com diástase severa, alguma comorbidade metabólica, expectativa estética alta e tolerância a complicações próxima de zero. Para esse paciente, o método não é uma preferência didática. É a única coisa que separa um resultado bom de uma reabordagem.
O que este livro não ensina
Este livro não ensina a tratar uma complicação instalada. Há literatura excelente sobre necrosectomia, retalhos de salvamento, manejo de seroma crônico — não é o nosso objetivo duplicar esse trabalho. Nossa proposta é o passo anterior: como fazer com que o cirurgião não precise dessas referências em primeiro lugar. Ler este manual depois da complicação é ler tarde. Ler antes é, literalmente, mudar o curso da história da paciente.
Como usar este manual
Cada capítulo é construído em torno de uma estrutura repetida: O Problema (a complicação que está em jogo), A Anatomia (o substrato físico que precisa ser respeitado), A Regra Prática (a decisão concreta a tomar) e o Checklist Intraoperatório de uma página para revisão antes do passo. Os capítulos podem ser lidos em qualquer ordem após a primeira passagem linear. O cartão final das 5 Regras de Ouro é destacável e pensado para ser fixado na parede do bloco.
Mapa dos 13 princípios
Os princípios estão organizados em quatro blocos que correspondem à ordem cronológica da decisão cirúrgica. O cirurgião executa todos os quatro em cada caso; o que muda é o peso relativo de cada um conforme a anatomia individual da paciente.
Parte 1 · Vascular
Preservar antes de modelar
Perfurantes-chave, angiossomos, rede subdérmica. Define quanto crédito vascular você tem para gastar.
Parte 2 · Zonas
Cartografia da agressão
Planos de lipo, zonas de Huger, linfáticos, equilíbrio ressecção/perfusão. Define onde você pode trabalhar.
Parte 3 · Mecânica
Distribuir tensão
Descolamento seletivo, Laplace, pontos de adesão, vetorização. Define como você fecha sem esmagar a borda.
Parte 4 · Sistema
Confirmar e proteger
Perfusão intraoperatória e arquitetura peri-cirúrgica (Regra dos 8). Define se o ambiente fisiológico aceita o que você fez.
Cada princípio responde, isoladamente, por uma família de complicações específica. Mas é a aplicação simultânea dos treze que produz o efeito desejado: a previsibilidade. Adote-os como sistema, não como cardápio. A planta perde o sentido se forem retirados pilares.
→ Continua na Parte 1, p. 005
Sistema Vascular & Perfusão.
Antes de pensar em forma, contorno, definição: pense em sangue. A primeira metade da segurança em abdominoplastia é simplesmente preservar a rede que vai manter o retalho vivo. Os três capítulos a seguir são o orçamento vascular do paciente — e ele é finito.
- 01Preservação dos Perfurantes-Chave
- 02Respeito aos Angiossomos
- 03Preservação da Rede Subdérmica
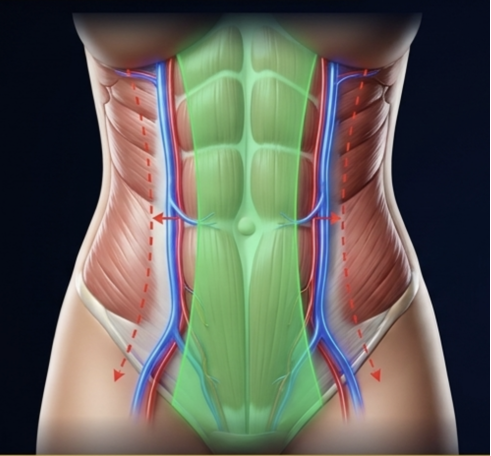
Preservação dos Perfurantes-Chave.
A artéria epigástrica inferior profunda é a única razão pela qual a parede abdominal aguenta um descolamento. Cada perfurante que sai dela é um cabo de alta tensão alimentando uma fatia do retalho. Cortar três cabos não compromete; cortar oito derruba o quadrante. O capítulo é sobre saber, antes do bisturi tocar a pele, quais cabos você pode pagar para perder.
Necrose de pele e sofrimento distal do retalho — tipicamente entre o 3º e o 7º pós-operatório, com escurecimento progressivo da borda inferior, geralmente paramediana, evoluindo para escara seca em quadrantes inteiros. Nas formas extensas, demanda retalho de avanço, enxertia ou matriz acelular; nas formas conservadas, deixa cicatriz alargada, hiperpigmentação prolongada e perda da definição infraumbilical conquistada na sala.
É a complicação que mais arruína a reputação do cirurgião porque é visível, é fotografada, e é permanente em algum grau, mesmo no melhor desfecho.
A anatomia que importa
A artéria epigástrica inferior profunda (AEIP ou DIEA, em sigla anglófona) emerge da ilíaca externa logo acima do ligamento inguinal e ascende posteriormente ao músculo reto abdominal, dando origem a uma série de perfurantes que atravessam o reto e a aponeurose anterior para nutrir a pele suprajacente. O detalhe que decide o destino do retalho está aqui: a maioria desses perfurantes emerge dentro de uma faixa paramediana de até 6 cm lateralmente à linha média. Fora dessa faixa, a densidade cai abruptamente.
Operacionalmente, isso significa que existe uma banda paramediana de aproximadamente 12 cm de largura — 6 cm para cada lado da linha alba — em que a maior parte do crédito vascular do retalho vive. Tudo o que entra ali é caro. Tudo o que respeita ali é grátis.
Trate a banda paramediana de 12 cm como uma zona de respeito vascular. Lipoaspiração nesta faixa, quando indicada, deve ser realizada com cânula de pequeno calibre (3 mm), em plano profundo, em movimentos curtos e em fluxo paralelo ao eixo dos perfurantes — nunca em movimentos cruzados ou em planos superficiais.
Energias térmicas contínuas (VASER, RF, plasma) devem ser interrompidas ao cruzar a banda ou aplicadas em pulse mode com tempos de exposição reduzidos a um terço do utilizado em flancos. A liberação de calor cumulativo dentro dessa faixa é a causa mais subnotificada de sofrimento de retalho em lipoabdominoplastia moderna — porque a lesão é inaparente no transoperatório e só se declara três a cinco dias depois.
«Você não preserva o perfurante encontrando o perfurante. Você o preserva respeitando a banda em que ele estatisticamente vive — mesmo nas horas em que não consegue vê-lo.»
Cap. 1 · Princípio operacional
Mito. «Como uso lipo conservadora, posso passar a cânula livremente em qualquer plano da banda paramediana — o calibre pequeno protege os perfurantes.»
Realidade. O que lesa o perfurante não é o calibre da cânula, é o plano e o vetor. Cânulas de 3 mm em plano superficial, em movimentos cruzados, seccionam perfurantes com a mesma eficiência de cânulas de 5 mm. A escolha de calibre é uma falsa segurança quando o plano está errado.
Mito. «Os perfurantes se reconstituem rapidamente — uma lesão isolada não compromete o retalho.»
Realidade. Não há tempo para reconstituir-se entre o ato lipoaspirativo e o descolamento; a soma das duas agressões é o que define a perfusão final. Cada perfurante perdido é um perfurante perdido para o resto da cirurgia.
Paciente saudável, sem comorbidades, submetida a lipo de alta definição associada a abdominoplastia. Cirurgião usou VASER em modo contínuo, 70% de energia, com varredura sistemática de toda a parede abdominal anterior, incluindo a banda paramediana. Descolamento conservador com plicatura central. Pós-operatório imediato sem alterações.
No 4º POI, eritema escuro paramediano direito; no 7º POI, escara seca de 6×4 cm centrada a 3 cm da linha média e 5 cm abaixo da cicatriz umbilical. Necrosectomia tardia com cicatriz hipertrófica residual e necessidade de revisão a 8 meses.
Análise. A energia térmica cumulativa do VASER contínuo dentro da banda paramediana, somada ao descolamento subsequente, ultrapassou o limiar de perfusão local. A lesão dos perfurantes só se tornou aparente quando a demanda metabólica do retalho cicatricial subiu — entre o 3º e o 5º POI. Em retrospectiva, três decisões alteradas teriam evitado o evento: VASER em pulse mode dentro da banda, redução da energia para 50% nessa região e respeito de uma faixa não-tratada de 2 cm ao redor da linha média.
Síntese — preservar perfurantes
Em cada paciente, antes de iniciar a lipoaspiração da parede anterior, o cirurgião deve mentalmente desenhar a banda paramediana: 6 cm para cada lado da linha alba, do gradil costal ao púbis. Tudo o que será feito dentro dessa faixa precisa ser premeditado. Tudo o que for feito fora dela tem custo vascular menor.
A regra é simples e funciona como um filtro: se a manobra que você está prestes a executar dentro da banda fosse executada fora dela, o resultado estético seria igualmente bom? Se a resposta é sim, faça-a fora. Se a resposta é não — se a definição esperada exige especificamente a manobra naquele ponto — então execute-a com calibre menor, plano mais profundo, energia reduzida e tempo cumulativo controlado.
- Demarcação pré-operatória, com a paciente em pé, da linha média e das duas linhas paramedianas a 6 cm bilateralmente — isso define a banda.
- Antes do primeiro acesso de cânula, confirmar verbalmente com a equipe a delimitação da banda «aqui é zona de respeito vascular».
- Lipoaspiração dentro da banda: cânula ≤ 3 mm, plano profundo (sub-Scarpa), vetor paralelo aos perfurantes, sem cruzamentos.
- VASER/RF dentro da banda: pulse mode, energia reduzida em ≥ 30% do parâmetro padrão, exposição cumulativa ≤ 1/3 da utilizada em flancos.
- Manter faixa de 2 cm ao redor da linha alba intocada por energias térmicas — área de perfusão axial crítica.
- Em descolamento, preservar túnel central e respeitar perfurantes laterais à área ressecada — não estender o descolamento até as flancos.
- Inspeção do retalho ao final da lipo: brilho, cor, sangramento puntiforme da derme. Pontos foscos, sem reenchimento, marcam zona de risco a documentar.
- Documentação fotográfica intraoperatória da banda antes e após a lipo — base para revisão de método em casos de complicação.
Respeito aos Angiossomos.
A pele do abdômen não é um único retalho avascular esperando o cirurgião decidir o que fazer com ele. É um mosaico de territórios — angiossomos — cada um com sua própria árvore arterial, seu próprio «reservatório» e seu próprio limite. Quem opera o abdômen como tecido único, ignorando esse mosaico, produz necrose previsível. Não inevitável: previsível.
Borda isquêmica e necrose de fronteira — caracteristicamente situada no encontro de dois territórios vasculares distintos, com aspecto de descoramento marmoreado que evolui para escara fina, frequentemente entre flancos e parede anterior, ou entre o retalho central e os territórios laterais. Não é a necrose paramediana clássica do capítulo anterior; é a necrose de transição, mais sutil, mais alargada, e mais difícil de explicar à paciente porque ocorre em zonas onde «não se fez nada de mais».
O conceito de angiossomo
O conceito foi formalizado por G. Ian Taylor em 1987: o corpo humano pode ser descrito como um mosaico de territórios vasculares tridimensionais, cada um irrigado por uma artéria-fonte. Esses territórios se conectam entre si por vasos de pequeno calibre — os choke vessels — que funcionam como válvulas de pressão entre reservatórios adjacentes. Em condições normais, o sangue flui dentro do território; em condições de estresse (descolamento, lesão de artéria-fonte), os choke vessels se dilatam e permitem comunicação inter-territórios — mas sempre com perda de eficiência.
O abdômen anterior é descrito classicamente em três grandes territórios: central (epigástrica superior + epigástrica inferior profunda, eixo vertical paramediano), lateral superior (intercostais e segmentares superiores) e lateral inferior (epigástrica superficial, ilíaca circunflexa superficial e ramos pudendos). Cada um tem extensão e densidade de perfurantes distintas. Cada um tem um limite anatômico além do qual não consegue, por conta própria, manter a pele viável.
Nunca trate o abdômen como retalho único avascular. Antes de qualquer descolamento ou aspiração extensa, mentalize o mosaico: três territórios principais, fronteiras imaginárias passando aproximadamente por linhas verticais paramedianas e por uma horizontal subumbilical inclinada. Cada manobra deve ficar contida, sempre que possível, em um único território.
Quando a manobra precisa cruzar uma fronteira — ressecção horizontal, descolamento de avanço amplo — assuma o custo: o território «adjacente» passará a depender dos choke vessels para sobreviver. Se a paciente também é fumante, diabética ou portadora de cicatrizes prévias, esses choke vessels já estão estruturalmente comprometidos antes do bisturi tocar a pele.
«Cruzar territórios não é proibido. É caro. O cirurgião precisa saber que está pagando — e ter o crédito vascular para a despesa.»
Cap. 2 · Princípio operacional
Mito. «O abdômen é todo irrigado, e a pele se reorganiza após o descolamento — os territórios são uma abstração didática.»
Realidade. O abdômen é todo irrigado, mas de forma desigual. Em condições normais, a redundância vascular é tamanha que o cirurgião não percebe os territórios; ele só os percebe no momento em que os limites são cruzados e a paciente não tem reserva. Pacientes magras, jovens, não-fumantes toleram cruzamentos extensos. Pacientes obesas, fumantes, diabéticas, com cicatriz prévia, não.
Mito. «Como faço lipo HD com VASER, melhoro a vascularização porque os choke vessels se dilatam.»
Realidade. A energia térmica não «ativa» choke vessels — ela os esmaga. A dilatação fisiológica dos choke vessels é desencadeada por isquemia subletal e ocorre ao longo de dias (delay phenomenon clássico, descrito por Milton e replicado por Taylor). A energia térmica intraoperatória produz lesão imediata, não delay protetor.
Paciente multípara com diástase severa e flancos volumosos. Lipoaspiração circunferencial 360°, descolamento amplo até gradil costal, plicatura T-invertido, ressecção horizontal de 14 cm.
No 5º POI, descoramento marmoreado bilateral em transição entre flanco e parede anterior, evoluindo para escara fina linear de 12 cm em cada lado, paralela à cicatriz definitiva, em zonas que não foram diretamente lipoaspiradas ou descoladas — eram, anatomicamente, fronteiras de angiossomos.
Análise. A combinação de lipo 360°, descolamento amplo e antecedente de cesáreas (cicatrizes que já comprometem choke vessels infraumbilicais) produziu cruzamento simultâneo de três territórios. Cada manobra, isoladamente, era aceitável; somadas, ultrapassaram o crédito vascular da paciente. A previsibilidade neste caso era alta — e teria sido evitada com descolamento limitado ao território central, lipo dos flancos com manutenção de «ilhas vasculares» e respeito à zona sub-umbilical onde os choke vessels já estavam fragilizados.
Síntese — o orçamento de fronteiras
O respeito aos angiossomos é uma operação de bom senso anatômico. Cada paciente tem um número finito de fronteiras que pode pagar para cruzar em uma única cirurgia. Esse número é alto em pacientes vasculares íntegros e cai progressivamente em fumantes, diabéticos, obesos, multíparos e pacientes com cicatrizes prévias. O cirurgião precisa contar antes de cortar.
A regra aritmética simples — que não substitui o julgamento, mas serve como sanidade — é: em paciente íntegro, dois cruzamentos por cirurgia. Em paciente comprometido, um. Em paciente com múltiplos fatores de risco, zero — e isso pode significar adiar a cirurgia, fragmentar em dois tempos ou aceitar resultado estético menos ambicioso. É um mau negócio sempre, exceto quando comparado ao custo de uma necrose.
- Marcar mentalmente os três territórios principais antes da cirurgia. Em casos complexos, marcar a tinta na pele as fronteiras estimadas.
- Inventariar fatores que comprometem choke vessels: tabagismo (mesmo passado), DM, IMC > 30, cicatriz prévia (cesárea, laparotomia), idade > 60.
- Limitar manobras agressivas (lipo de alta densidade, energia térmica contínua) ao território central, preservando reservatórios laterais como «banco vascular».
- Quando descolamento amplo for imprescindível, manter ilhas de tecido não descolado — pontes vasculares vivas entre territórios.
- Em pacientes de risco, evitar lipo 360° simultânea à abdominoplastia. Fragmentar: lipo de flancos em tempo separado, > 90 dias de intervalo (delay protetor).
- Inspecionar especificamente as zonas de fronteira ao final da cirurgia — sangramento puntiforme, brilho, reenchimento. Pontos foscos sinalizam choke vessels saturados.
- Documentar cada cruzamento de fronteira realizado e a justificativa anatômica. Em complicação, esse registro é o método de revisão.
Preservação da Rede Subdérmica.
A pele não vive pela derme — vive pelo plexo de pequenos vasos que repousa logo abaixo dela, no tecido celular subcutâneo superficial. Se você afina demais o retalho, ou aquece esse plano com tecnologia térmica superficial, está cortando a alimentação dos centímetros mais finos de pele que a paciente vai mostrar no espelho. É o capítulo que mais decide o aspecto cosmético final.
Deiscência de sutura, queimaduras internas latentes e descoramento difuso da pele. O quadro clássico aparece como descolamento espontâneo de fios cutâneos no 7º a 10º POI, com fundo de cicatriz pálido e sem sangramento à manipulação — sinal de que a derme está descolada do plexo nutridor, geralmente por afinamento excessivo ou por queimadura interna inaparente provocada por radiofrequência ou laser superficial. A pele, ao longo dos meses, fica perpetuamente fina, brilhante, com crepe inelástico — «envelhecida» — sem retornar à textura pré-operatória.
A anatomia que importa
Entre a derme reticular e a fáscia superficial existe uma camada de tecido celular subcutâneo dividida em dois compartimentos pela fáscia superficialis — popularmente chamada, no abdômen, de fáscia de Camper (superficial) e fáscia de Scarpa (profunda). Imediatamente abaixo da derme, dentro da Camper, repousa o plexo subdérmico: uma malha densa de arteríolas, vênulas e capilares anastomosados que recebem os perfurantes e os redistribuem horizontalmente para nutrir o tegumento.
Esse plexo está, anatomicamente, entre 2 mm e 5 mm abaixo da superfície cutânea, dependendo da espessura individual. É uma camada estreita, e qualquer manobra que afine o retalho abaixo desse limite — lipoaspiração superficial agressiva, descolamento «na derme», ressecção da fáscia de Camper inteira — corta a rede que decide se a pele acima ainda recebe sangue ou não. A pele pode até parecer viável no transoperatório, porque os vasos terminais ainda não pararam; o problema aparece quando a demanda metabólica do reparo cicatricial sobe, dois a quatro dias depois.
Mantenha sempre, no retalho descolado, uma camada mínima de gordura subcutânea aderida à derme — equivalente, em espessura, à fáscia de Camper íntegra. Em termos práticos, o retalho deve ficar com gordura suficiente para que a derme não se transilumine quando o retalho é elevado contra a luz da sala. Se você consegue ver a luz através do retalho, afinou demais.
Tecnologias térmicas superficiais (RF, laser, plasma) só devem ser aplicadas após delimitação rigorosa do tempo de exposição cumulativo — máximo de 90 segundos por área anatômica equivalente, com pulso e movimento contínuo, jamais estática. A queimadura do plexo é silenciosa: não há feedback visual no transoperatório que advirta o cirurgião que o limite foi cruzado.
«A pele não vive pela derme, vive pelo plexo subdérmico. Quem afina demais o retalho remove a alimentação. Quem aquece a superfície demais queima a alimentação. Em ambos os casos, a paciente paga a conta meses depois, em textura.»
Cap. 3 · Princípio operacional
Mito. «Lipo HD precisa ser superficial — o objetivo é definir relevo, então tenho que chegar perto da derme.»
Realidade. Lipo de definição é uma técnica que opera em plano intermediário, e o relevo é construído pela diferença entre etching profundo e respeito superficial — não pelo afinamento da gordura imediatamente abaixo da derme. Cirurgião que faz lipo HD «até a derme» está sobrelipoaspirando; o relevo melhora 5%, e o plexo morre 100%.
Mito. «Radiofrequência subdérmica retrai a pele, então quanto mais energia eu deixar lá, melhor o retraction.»
Realidade. A retração da pele induzida por RF tem janela terapêutica estreita: temperaturas de 38–42°C intradermicamente desencadeiam neocolagênese; acima de 45°C queima o plexo. A janela é de poucos segundos por área, e os equipamentos clínicos não medem a temperatura intradermal real — medem apenas a temperatura da sonda, que é insuficiente. O excesso é rotineiro.
Paciente jovem, esportiva, com expectativa de definição muscular acentuada. Cirurgião realizou lipo HD com VASER, retalho cuidadosamente afinado para realçar etching, e RF subdérmico de ~3 minutos total para retração de pele.
Pós-operatório imediato sem alterações. No 9º POI, deiscência espontânea de ~4 cm da cicatriz infraumbilical com fundo pálido, sem secreção e sem sangramento ao toque. Cicatrização secundária por 21 dias, alargamento residual da cicatriz e textura cutânea perpetuamente fina na zona infraumbilical.
Análise. A combinação de afinamento mecânico (VASER em plano superficial) + queimadura cumulativa (RF além da janela) saturou o plexo subdérmico do retalho infraumbilical. A derme sobreviveu inicialmente porque os vasos terminais ainda não tinham parado — mas, durante a fase de remodelagem cicatricial, a demanda subiu, e a vascularização não acompanhou. A deiscência foi, em retrospecto, previsível.
Síntese — proteger a alimentação
O plexo subdérmico é uma camada microscópica que decide a textura da pele que a paciente vai mostrar a outras pessoas. Comparativamente, é o investimento mais barato de proteger e o mais caro de perder. Cada milímetro de gordura preservada acima da fáscia de Camper rende dividendos de cicatrização. Cada minuto de RF a mais, depois da janela útil, gera dívida vascular silenciosa.
O cirurgião que combina técnicas (lipo + RF + descolamento) precisa estabelecer um orçamento térmico e um orçamento mecânico separados — e um não compensa o outro. Não existe «menos lipo, mais RF»: as duas agressões somam, não se subtraem.
- Antes da lipo, definir camada-alvo: o objetivo é chegar à fáscia de Camper, não à derme. Cânulas em plano profundo e intermediário.
- Teste de transluminação intraoperatório: levantar o retalho contra a luz da sala. Se transilumina, parar de afinar.
- Espessura mínima de retalho ≥ 5 mm em zonas de fechamento, ≥ 8 mm em zonas de tensão progressiva.
- RF subdérmico: tempo cumulativo ≤ 90 s por região anatômica equivalente; jamais estático; jamais retornar à mesma área no mesmo tempo cirúrgico.
- Não associar RF subdérmico à lipo HD na mesma região no mesmo tempo cirúrgico — escolher uma das duas, ou fragmentar a paciente em duas cirurgias.
- Inspeção de vivacidade do retalho ao final: cor, brilho, reenchimento capilar, sangramento puntiforme da derme após pinçamento.
- Fotografar zonas de risco para comparação no 5º e 10º POI — pré-detecção de deiscência.
- No POI imediato, evitar curativos compressivos diretos sobre cicatriz: a compressão piora um plexo já saturado.
Zonas de Risco & Tecnologias.
A primeira parte definiu o orçamento. Esta define onde gastá-lo. Cada centímetro do abdômen tem uma tarifa anatômica diferente — e as tecnologias modernas ampliam o alcance, sem aumentar o crédito. Cartografia é o que separa lipoaspiração de modelagem por sorte.
- 04Cartografia da Lipo em Planos Seguros
- 05Domínio das Zonas de Huger
- 06Equilíbrio Ressecção × Perfusão
- 07Rede Linfática & Seroma
Cartografia da Lipo em Planos Seguros.
Lipo profunda modela. Lipo superficial necrosa. A frase é caricatura, mas é também a regra mais útil que existe — e é violada toda vez que um cirurgião confunde «definição estética» com «cânula perto da derme». Este capítulo é a topografia operacional dos três planos do tecido subcutâneo, e do mapa interno do abdômen que diz, antes do procedimento, onde cada plano pode ser aspirado e onde não pode.
Lipoaspiração superficial demais que rasga vasos axiais — o quadro evolui em duas formas. A primeira: necrose de pele tardia, semelhante à descrita no capítulo 1, mas distribuída em manchas irregulares e não restritas à banda paramediana. A segunda, mais sutil e mais frequente: cicatrização ruim da textura cutânea, com retalho perpetuamente fibrosado, irregular ao toque, com aderências dolorosas e relevo «ondulado» impossível de corrigir em retoque.
Em ambos os casos, o erro raiz é o mesmo: a cânula trabalhou no plano errado pela região errada. O tratamento não existe — só a prevenção.
Os três planos da lipoaspiração
O tecido subcutâneo do abdômen é dividido funcionalmente em três planos, e cada plano carrega uma diferença morfológica e vascular concreta. Plano profundo: imediatamente acima da aponeurose do reto, gordura lobular grande, vascularização axial dominante. É o plano da modelagem — onde a remoção de volume gera contorno sem comprometer a pele. Plano intermediário: entre as fáscias de Camper e Scarpa, gordura mais densa, perfurantes verticais cruzando-o. É o plano da definição muscular, e exige a leitura de quais perfurantes podem ser preservados em cada região. Plano superficial: imediatamente abaixo da derme, dentro do plexo subdérmico (cap. 3), gordura fina e densa, vascularização paralela à pele. É o plano do relevo final — e é o plano que não perdoa.
O equívoco mais frequente é tratar os três planos com a mesma cânula, no mesmo vetor, na mesma região. Cada plano exige uma escolha técnica distinta de calibre, ângulo, energia e tempo. Operar como se fossem um só é a rota mais rápida para o resultado «ondulado».
Antes de cada inserção de cânula, verbalizar três coisas: zona, plano, vetor. «Estou em zona verde, plano profundo, vetor longitudinal». «Estou em zona vermelha, plano profundo apenas, vetor paralelo aos perfurantes». A verbalização parece pedante, mas é o único antídoto contra o automatismo: o erro de plano vem quase sempre da inércia de uma manobra que já estava sendo feita em outra zona.
Plano superficial só em zonas verdes, e mesmo aí com pulso curto e atenção à pele para não cruzar o limite do plexo subdérmico. Em flancos posteriores, é inclusive desejável (define a transição cintura-quadril). Nas zonas âmbar, plano superficial está proibido. Nas zonas vermelhas, está proibido também o plano intermediário em movimentos cruzados.
«Lipo profunda modela. Lipo superficial necrosa. O cirurgião que não consegue obter contorno sem subir o plano não tem problema de definição — tem problema de cartografia.»
Cap. 4 · Princípio operacional
Mito. «Para conseguir definição abdominal real, preciso aspirar o plano superficial em toda a parede anterior — só assim o relevo aparece.»
Realidade. O relevo aparece pela diferença entre o que foi removido nos sulcos (etching) e o que foi preservado nos relevos. Essa diferença é construída majoritariamente em plano intermediário, não no plano superficial. Aspirar o plano superficial difusamente achata o relevo, não o realça — e ainda compromete a pele.
Mito. «Cânula de 2 mm é segura em qualquer plano porque é pequena.»
Realidade. A segurança da lipo é função do plano, não do calibre. Cânula de 2 mm em plano superficial cruzado lesa o plexo com tanta eficiência quanto cânula de 4 mm em plano superficial cruzado. Calibre pequeno apenas torna a lesão mais estreita; não a evita.
Mito. «Energia VASER homogeneíza a gordura, então depois posso aspirar mais perto da pele com segurança.»
Realidade. A liquefação ultrassônica reduz a viscosidade da gordura, mas não muda a posição dos perfurantes nem a fragilidade do plexo. O cirurgião sente que «trabalha mais fácil» e tende a subir o plano — exatamente o erro que o VASER deveria permitir evitar.
Paciente jovem com objetivo de definição muscular. Cirurgião aspirou plano superficial em toda a parede anterior, com cânula 3 mm em movimentos sistemáticos cruzados, buscando «remoção uniforme».
Pós-operatório imediato sem alterações de cor. Aos 45 dias, retalho com fibrose difusa palpável, irregularidades à inspeção tangencial e zonas dolorosas à mobilização da pele. Aos 9 meses, fibrose persistente, contorno achatado e impossibilidade de retoque sem agravamento. A paciente passou a evitar fotos do abdômen.
Análise. O plano superficial cruzado lesou o plexo subdérmico em toda a área, sem produzir relevo (porque a remoção foi uniforme). A fibrose secundária à reparação da lesão produziu textura irregular permanente. Em retrospecto, a definição teria sido alcançada com etching seletivo em plano intermediário e respeito ao plano superficial — mais lento, mais demandante, mas reversível em retoque.
Síntese — três planos, três regras
A cartografia da lipoaspiração não é um conceito difícil, mas é difícil de manter sob pressão. Sob a fadiga das três horas de cirurgia, a tendência natural é homogeneizar a manobra: mesma cânula, mesmo vetor, mesma profundidade em toda a parede. É exatamente onde o resultado «ondulado» é gerado.
A disciplina é operacional: a cada nova zona, o cirurgião pausa, verbaliza, e ajusta. Cinco segundos de pausa por zona — vinte segundos no total para o abdômen anterior — é o investimento que separa um retalho previsivelmente texturizado de um retalho fibrosado.
- Demarcação pré-op das três zonas (verde / âmbar / vermelha) com a paciente em pé. Fotografar.
- Definir, antes do bloqueio, o plano predominante de cada zona. Plano superficial só em verde.
- Verbalizar zona, plano e vetor antes de cada inserção da cânula. Inércia operacional é o erro mais frequente.
- Em zonas âmbar, cânula ≤ 4 mm e plano profundo apenas. Em zonas vermelhas, cânula ≤ 3 mm e vetor paralelo aos perfurantes.
- VASER/RF energias contínuas: somente em zonas verdes. Pulso reduzido em âmbar. Proibidas em vermelho contínuo.
- Etching para definição: plano intermediário, em sulcos pré-marcados. Nunca em plano superficial difuso.
- Inspeção do retalho a cada zona concluída: cor, brilho, reenchimento. Pontos foscos = parar a zona.
- Documentação fotográfica intraoperatória pré e pós lipo de cada zona — base para auditoria de complicação.
Domínio das Zonas de Huger.
Em 1979, Huger publicou aquilo que segue sendo o mapa mental mais útil para quem opera abdômen: o tegumento abdominal pode ser dividido em três zonas vasculares funcionais, cada uma com origem arterial, comportamento na elevação e tolerância à isquemia diferentes. Quem domina a Zona I, II e III opera com previsibilidade. Quem ignora opera no escuro.
Perda tecidual em triângulos críticos — sobretudo na Zona III (hipogástrio lateral, infraumbilical), região hipovascularizada por definição, que se torna o local de necrose mais frequente quando o cirurgião descola amplamente sem perceber que está extraindo o suprimento sanguíneo central da única zona que não tem aporte alternativo.
Clinicamente: escara seca infraumbilical paramediana, geralmente entre o 5º e o 8º POI, em pacientes que «pareciam ter ido bem» no transoperatório. É a complicação mais ensinada nos textos clássicos — e a que mais persiste, porque a anatomia é contraintuitiva.
As três zonas, em ordem de fragilidade
Zona I — Central / supraumbilical. Cobre o terço médio do abdômen, do gradil costal ao púbis, dentro da banda paramediana de 12 cm. Irrigação dominante pela artéria epigástrica superior + AEIP, com perfurantes verticais densos. É a zona geradora de sobrevida do retalho — o corredor central que mantém viva qualquer porção do tegumento que tenha sido descolada da parede.
Zona II — Infraumbilical (área de ressecção). Faixa horizontal abaixo do umbigo, irrigada pelos ramos terminais de Zona I e por colaterais da circunflexa ilíaca. É a zona que será removida na abdominoplastia clássica — portanto, a sua vascularização não interessa diretamente, mas o seu relacionamento com o retalho remanescente sim.
Zona III — Hipogástrico lateral / quadrantes inferiores. Os triângulos críticos. Vascularização derivada de ramos pequenos da circunflexa ilíaca superficial e da pudenda externa, com escassa anastomose aos territórios centrais. Em condições normais, é mantida por colaterais; após descolamento amplo, é mantida por nada. Por isso, é a zona onde a necrose distal aparece — não porque foi diretamente lesada, mas porque ficou isolada do resto da rede.
Zona I = nutrir. Zona II = ressecar. Zona III = blindar. Cada zona tem um verbo, e o cirurgião que confunde os verbos cria a complicação.
Zona I exige o respeito máximo — todo o capítulo 1 (banda paramediana) se aplica integralmente aqui. Zona II será removida, então o limite de ressecção é definido em conjunto com o capítulo 6 (perfusão da borda). Zona III deve ser blindada contra qualquer trauma adicional: lipoaspiração mínima, sem energias térmicas, sem descolamento estendido para esses quadrantes. Em pacientes de risco, blindar significa não tocar.
«A Zona III não pede atenção. Ela exige distância. Cada manobra adicional dentro dela transforma uma zona hipovascularizada em uma zona avascular.»
Cap. 5 · Princípio operacional
Mito. «Faço lipo na Zona III para melhorar o contorno hipogástrico — uso cânula pequena, é seguro.»
Realidade. A Zona III, por definição anatômica, tem aporte limitado. Qualquer lipo, mesmo conservadora, debita do reservatório. Combinada com descolamento amplo da Zona I, transforma a Zona III em uma área marginal, dependente apenas dos vasos perfurantes da circunflexa ilíaca superficial — que são, em pacientes obesas, multíparas ou diabéticas, frequentemente já comprometidos.
Mito. «Como descolei amplamente, a Zona III «ganha» a vascularização da Zona I e fica mais segura.»
Realidade. O descolamento retira a vascularização da Zona III ao seccionar os perfurantes que a alimentavam pela parede. A Zona III deixa de ser irrigada por «baixo» (a parede) e passa a depender de receber sangue por «cima» (o retalho da Zona I), que está, ele próprio, recém-elevado e em débito. É justamente o oposto da intuição.
Paciente multípara com relevo abdominal lateral preocupante. Cirurgião decidiu, em consulta pré, «tratar tudo em um tempo só»: descolamento até gradil costal, plicatura T, ressecção horizontal de 12 cm e lipo da Zona III bilateral com cânula 3 mm para harmonizar o quadril.
No 6º POI, descoramento triangular bilateral hipogástrico, evoluindo para escara seca de ~8 × 6 cm em cada lado, com vértice no púbis. Necrosectomia tardia, fechamento por segunda intenção, cicatriz alargada permanente, revisão a 14 meses.
Análise. A combinação foi devastadora porque ignorou a função de cada zona: descolamento amplo retirou a comunicação vertical da Zona I para a III; lipo da Zona III lesou os colaterais residuais; o tabagismo prévio já comprometia o leito. As três decisões somadas tornaram a necrose previsível. A blindagem da Zona III — nenhuma lipo, nenhum descolamento estendido lateralmente — teria preservado o quadrante e exigido apenas um retoque secundário, custo aceitável.
Síntese — três zonas, três verbos
O mapa de Huger é meio século antigo e segue não envelhecendo, porque é um modelo de função, não de aparência. A pele não muda de irrigação porque a estética mudou. O cirurgião que aplica o mapa de Huger junto com a banda paramediana (cap. 1) e a teoria de angiossomos (cap. 2) tem uma cobertura quase completa do raciocínio vascular do abdômen anterior.
O insight operacional é que a Zona III pede menos, não mais. Em uma cultura cirúrgica que tende a «tratar tudo em um tempo», a contenção é o ato técnico — e psicológico — mais difícil. Mas a contenção é o que separa um resultado bom de um resultado catastrófico em pacientes de risco moderado-alto.
- Demarcação pré-op das três zonas com marcadores anatômicos: gradil costal, umbigo, espinhas ilíacas, púbis.
- Inventariar comprometimentos de Zona III: tabagismo, DM, IMC > 30, multiparidade, cicatrizes prévias.
- Restringir lipo da Zona III à indicação imperativa estética. Em paciente de risco, blindar = não tocar.
- Energias térmicas: proibidas em Zona III em pacientes com qualquer fator de risco. Em pacientes íntegras, somente em pulse e plano profundo.
- Descolamento da Zona I: limitar à largura da plicatura central; preservar perfurantes laterais que comunicam com a Zona III.
- Quando lipo de Zona III for indicada, fragmentar em segundo tempo cirúrgico (> 90 dias) — delay protetor.
- Inspeção específica das Zonas III ao final: cor, brilho, reenchimento. É a primeira região onde a necrose se anuncia.
Equilíbrio entre Ressecção e Perfusão.
A ressecção é o ato técnico mais visível de uma abdominoplastia. Quanto maior a ressecção, mais espetacular o «antes e depois» — e mais perto do limite de perfusão se opera. Este capítulo é sobre como saber, no momento do clampeamento de tracionamento, exatamente onde o reto vascular termina — e por que cortar um centímetro a mais ali pode custar uma cirurgia inteira.
Fechamento sob tecido desvitalizado, em que a borda do retalho recém-suturada não tem perfusão suficiente para manter-se viável após o edema cicatricial inicial subir. O quadro clínico se manifesta entre o 4º e o 9º POI como linha de sofrimento contínua na cicatriz, evoluindo para deiscência espontânea ou abertura assistida na consulta de retirada de pontos. A cicatriz residual é alargada, hipertrófica e, em casos extremos, exige revisão cirúrgica programada.
O custo é dobrado: além da complicação cosmética, o cirurgião perde a confiança da paciente no momento mais sensível — a primeira semana, em que ela esperava começar a ver o resultado prometido.
A janela de perfusão da borda
A perfusão capilar da borda do retalho não é uma constante anatômica — é uma função dinâmica de quatro variáveis: (1) a pressão arterial sistêmica do paciente, (2) a integridade da rede de perfurantes que aquele segmento recebe, (3) a tensão mecânica imposta no fechamento (tema do cap. 9, Lei de Laplace) e (4) o estado de hidratação tecidual local (relacionado a tumescência, edema e infusão).
O cirurgião só pode controlar diretamente (3) e parcialmente (4). Mas pode medir, durante a cirurgia, o resultado das quatro: o sangramento dérmico ativo na borda. Sangramento dérmico ativo é o único marcador transoperatório confiável de perfusão de borda. Ausência de sangramento, mesmo que a borda «pareça rosada», é sinal de que a janela está estreita ou já fechada.
A ressecção é definida pelo sangramento dérmico, não pela ambição estética. Após a ressecção tentativa, antes da sutura definitiva, fazer um corte teste de 2 mm na borda inferior do retalho. Sangramento dérmico ativo, vermelho, contínuo: pode fechar. Sangramento lento, gotejante, escuro: reduzir 1–2 cm de ressecção e re-testar. Ausência de sangramento: contraindicado fechar — a borda está em isquemia, ressecção excessiva.
O custo de ressecar um centímetro a menos é estético — paciente fica com 1 cm a mais de pele. O custo de ressecar um centímetro a mais é cicatricial — paciente fica com deiscência. A assimetria é absoluta. Em dúvida, ressecar menos.
«Nunca sacrifique a perfusão biológica em nome de um abdômen mais esticado. O abdômen esticado dura uma semana antes de abrir. O abdômen com perfusão íntegra dura uma vida.»
Cap. 6 · Princípio operacional
Mito. «Quanto mais ressequei, mais visível o resultado, e isso compensa qualquer cicatriz alargada eventual.»
Realidade. Ressecção excessiva produz, em primeiro lugar, deiscência (10–30% dos casos limítrofes); em segundo, cicatriz alargada e hipertrófica (40–60% dos casos sem deiscência mas com tensão excessiva); em terceiro, queda do umbigo, distorção da linha pubiana e «dog ears» persistentes. O ganho estético da ressecção máxima é frequentemente neutralizado pela cicatriz que ela produz.
Mito. «A borda parece rosada e quente, então a perfusão está OK — não preciso testar sangramento.»
Realidade. A coloração e a temperatura da borda refletem a perfusão dos minutos anteriores, não a tolerância à tensão de fechamento. Borda rosada pode estar à beira do colapso, e só o teste ativo de sangramento dérmico revela a margem real.
Paciente com diástase moderada e excesso de pele significativo. Cirurgião realizou ressecção generosa (16 cm) buscando obter cicatriz baixa e abdômen retesado, sem testar sangramento dérmico antes do fechamento. Pontos com tensão visível, equipe relatou «dificuldade de aproximação».
Pós-operatório imediato sem alterações. No 6º POI, eritema central na cicatriz; no 8º POI, deiscência espontânea de 6 cm centrais com fundo pálido e necrose superficial das bordas. Cicatrização secundária por 28 dias, cicatriz alargada e hipertrófica residual; revisão cirúrgica a 12 meses para correção da cicatriz, com novo período de afastamento e custo adicional.
Análise. O teste de sangramento dérmico, executado antes da sutura, teria mostrado a borda já em zona de cautela. Reduzir 2–3 cm da ressecção (e aceitar uma cicatriz 2 cm mais alta) preservaria a perfusão e evitaria a deiscência. O ganho estético da ressecção a mais foi anulado pela cicatriz que ela produziu — a aritmética operou contra o cirurgião.
Síntese — a borda decide a ressecção
Há uma inversão pedagógica importante: nas escolas tradicionais, ensina-se a ressecar até onde «a paciente permite», ou até onde «a tensão de fechamento ainda é viável». Na escola Anatomy GPS, ensina-se o oposto: ressecar até onde a perfusão da borda permite. O ponto de corte muda de cirurgião para paciente, e dentro da mesma paciente muda entre o lado direito e o esquerdo. É um ponto biológico, não um número.
O cirurgião que internaliza isto opera com uma humildade técnica que se traduz em previsibilidade. A próxima paciente pode aceitar 14 cm de ressecção; a seguinte, apenas 9 cm. Não é fraqueza técnica reduzir a ressecção; é diagnóstico anatômico. A complicação que se evita é silenciosa — ninguém a vê, ninguém aplaude. Mas é a base do resultado de longo prazo.
- Pré-op: estimativa de ressecção marcada na pele com paciente em pé. Considerar sempre 2 cm de margem para baixo.
- Após ressecção tentativa, antes da sutura: corte teste de 2 mm na borda inferior central, observar sangramento.
- Sangramento ativo, vermelho-vivo, contínuo → autorização para fechar.
- Sangramento lento, gotejante, escuro → reduzir 1–2 cm de ressecção, re-testar antes de fechar.
- Ausência de sangramento dérmico → ressecção excessiva. Não fechar. Reposicionar e aceitar cicatriz mais alta.
- Repetir o teste em pontos laterais (paramedianos D e E) — a perfusão é heterogênea ao longo da borda.
- Documentar fotograficamente o teste — base para revisão de método se houver complicação.
A Rede Linfática e o Seroma.
O seroma é a complicação que o cirurgião aprende a tratar como fatalidade — «parte do processo», «todo mundo tem um pouco». Não é. O seroma é uma lesão mecânica específica e identificável da rede linfática infraumbilical, e é, em sua forma volumosa, quase sempre evitável. A chave anatômica é uma estrutura que muitos textos clássicos descolam por inércia: a fáscia de Scarpa.
Seroma volumoso encarado como complicação aleatória. Acúmulo de linfa entre o retalho e a parede no espaço infraumbilical, geralmente palpável a partir do 7º POI, demandando punções repetidas (3 a 8 sessões em média), com risco de pseudobursa crônica em ~10% dos casos não resolvidos em 60 dias. Em forma extrema, exige drenagem cirúrgica e capsulectomia, com nova internação e cicatriz adicional.
É a complicação que mais incomoda o cirurgião porque é visível à paciente, recorrente, prolongada — e, falsamente, atribuída a «particularidades da paciente» quando, na verdade, é mecânica do procedimento.
A drenagem linfática infraumbilical
A linfa do abdômen anterior infraumbilical é drenada por uma rede de coletores superficiais que correm sobre e dentro da fáscia de Scarpa, em direção aos linfonodos inguinais. A fáscia de Scarpa não é apenas uma estrutura mecânica — é a autoestrada linfática da metade inferior do abdômen. Quando a fáscia é ressecada junto com o retalho, ou quando é descolada e abandonada flácida, esses coletores são seccionados em massa — e a linfa que deveria fluir para a virilha passa a se acumular no espaço morto criado.
A consequência é mecânica e previsível: o volume diário de produção linfática (estimado em ~30–80 mL em condições basais, mais em pós-operatório) sobra. Sem rota de escoamento, encharca o espaço entre retalho e parede. Os drenos a vácuo, mesmo bem posicionados, não conseguem mobilizar todo o débito — e, quando retirados precocemente, o seroma se instala.
Preservar a fáscia de Scarpa íntegra na região infraumbilical, do umbigo ao púbis. A fáscia é identificável como uma camada esbranquiçada bem definida abaixo da gordura superficial. Ressecar a gordura suprajacente (Camper) liberalmente; ressecar a fáscia em si jamais. O retalho deve ficar anatomicamente «com Scarpa» em contato com Scarpa da parede — eles vão re-aderir, e o canal linfático segue íntegro.
Em conjunto: limitar o descolamento ao túnel central (cap. 8); evitar descolamento dos quadrantes inferiores que ultrapasse a linha biangulada espinha ilíaca-púbis; usar pontos de adesão progressiva (cap. 10) para anular o espaço morto.
«Não existe seroma idiopático na abdominoplastia. Existe seroma cuja causa anatômica não foi diagnosticada — e essa causa, em 9 de cada 10 vezes, é a fáscia de Scarpa que foi ressecada por hábito.»
Cap. 7 · Princípio operacional
Mito. «Preservar a Scarpa atrapalha a fixação do retalho à parede e prejudica o resultado contornístico.»
Realidade. A preservação da Scarpa é compatível com excelente fixação se forem usados pontos de adesão progressiva (capítulo 10). A re-aderência Scarpa-com-Scarpa é, na verdade, mais firme e mais rápida do que a aderência retalho-com-aponeurose, e adicionalmente mantém a drenagem linfática.
Mito. «Drenos potentes (suction máxima) compensam qualquer dano linfático.»
Realidade. Os drenos drenam exsudato e parte da linfa, mas não o suficiente para compensar a secção em massa dos coletores. Pacientes com Scarpa preservada tipicamente apresentam débito de dreno menor (< 30 mL/dia ao 3º POI) e podem ter dreno retirado precocemente (4º a 5º POI). Pacientes com Scarpa ressecada apresentam débito persistente (> 80 mL/dia) e seroma após retirada do dreno em ~50% dos casos.
Mito. «Seroma é só uma chateação, basta puncionar algumas vezes e resolve.»
Realidade. Em ~10% dos seromas volumosos não resolvidos em 60 dias forma-se pseudobursa crônica, com necessidade de drenagem cirúrgica e capsulectomia. Esta é uma cirurgia de revisão indesejada que poderia ter sido evitada na primária.
Paciente sem fatores de risco, submetida à abdominoplastia clássica com ressecção indistinta de gordura e fáscia até aponeurose. Drenos a vácuo bilaterais, retirados ao 7º POI conforme protocolo do serviço.
Aos 14 dias, palpação de abaulamento infraumbilical fluido, demandando primeira punção (volume ~120 mL). Punções semanais nas 5 semanas seguintes (volumes ~80, 60, 50, 40, 30 mL), com persistência de coleção residual à ultrassonografia. Aos 75 dias, diagnóstico de pseudobursa estabelecida; ao 4º mês, drenagem cirúrgica e capsulectomia, novo período de afastamento, cicatriz adicional.
Análise. A ressecção da Scarpa, executada por inércia técnica («era assim que aprendi»), seccionou os coletores linfáticos infraumbilicais e estabeleceu o substrato para o seroma. A retirada de drenos no 7º POI antecipou a manifestação clínica. Em retrospecto, preservar a Scarpa e usar pontos de adesão progressiva teria mantido o débito do dreno baixo (já que o canal de drenagem natural estava intacto) e quase certamente evitado a sequência inteira.
Síntese — preservar para drenar
O seroma é provavelmente a complicação mais subnotificada e mais subdiagnosticada da abdominoplastia — subnotificada porque é tratada ambulatorialmente, subdiagnosticada porque sua causa é mecânica e específica, mas é frequentemente atribuída a «particularidades da paciente». A literatura recente (Saldanha 2009, Pollock 2012, Andrades 2015) deixa claro: a preservação da fáscia de Scarpa é a manobra isolada com maior impacto na redução de seroma documentada em série prospectiva.
A mudança técnica é pequena: ressecar a gordura suprajacente à Scarpa, parar lá, sem violar a fáscia. O ganho é proporcionalmente enorme: redução de seroma volumoso de ~30% (técnica clássica) para < 5% (Scarpa preservada + pontos de adesão progressiva).
- Identificar a fáscia de Scarpa antes de iniciar a ressecção do retalho — camada esbranquiçada bem definida.
- Ressecar gordura suprajacente (Camper) liberalmente. Parar na Scarpa. Não violar.
- Manter Scarpa íntegra do umbigo ao púbis — o corredor linfático infra-umbilical.
- Em retalho elevado, deixar Scarpa visível e contínua. Não «limpar» o tecido para expor a aponeurose.
- Pontos de adesão progressiva (cap. 10) entre Scarpa do retalho e Scarpa da parede — re-aderência fisiológica.
- Drenos a vácuo para captar exsudato inicial, mas com expectativa de débito baixo (< 30 mL/dia ao 3º POI).
- Cinta compressiva contínua nas primeiras 4 semanas, pressão moderada — auxilia coaptação dos planos.
- Acompanhamento ultrassonográfico no 14º POI em pacientes com débito persistente — diagnóstico precoce de coleção.
Dinâmica Tecidual & Mecânica.
Quando a vascularização foi preservada e as zonas foram respeitadas, ainda resta o ato de fechar — o momento em que a maioria das complicações se decide. A terceira parte é sobre como manipular o tecido para que ele aceite a nova geometria sem isquemia, sem espaço morto, sem «dog ears», sem tensão excessiva.
- 08Descolamento Seletivo e Limitado
- 09Tensão Vetorial Equilibrada
- 10Pontos de Adesão
- 11Vetorização Correta do Retalho
Descolamento Seletivo e Limitado.
A abdominoplastia clássica nasceu do descolamento amplo: solta-se todo o retalho da fáscia para conseguir avançá-lo. Esse gesto, que parece simples, é o que mais comprometia a perfusão na geração anterior de cirurgiões — e o que ainda compromete a maioria das cirurgias atuais quando o cirurgião não percebe que a técnica já evoluiu. O descolamento moderno é seletivo: só o que precisa, onde precisa.
Comprometimento global da nutrição do retalho pelo descolamento amplo clássico, com necrose de borda em pacientes cuja anatomia individual não comporta o débito vascular da técnica. O quadro é insidioso: o cirurgião opera bem, fecha bem, e o retalho — privado da maior parte de seus perfurantes — não tem como absorver qualquer estresse adicional (tensão, edema, hematoma menor). Qualquer evento perioperatório periférico desencadeia o que parece ser uma complicação aleatória mas era, anatomicamente, esperada.
Por que o descolamento amplo deixou de fazer sentido
A racional do descolamento amplo era simples: para puxar o retalho cefálico-caudal, é preciso solta-lo. Mas o que se descobriu nas últimas duas décadas é que essa premissa era parcialmente falsa — a maior parte do avanço necessário pode ser obtido com um túnel central, descolando apenas a área onde a plicatura central será executada e mantendo todo o restante do retalho aderido à parede e, portanto, vivo.
O descolamento amplo cortava, em uma única manobra, dezenas de perfurantes laterais que poderiam ter sido preservados — perfurantes que, depois, faziam falta para irrigar o retalho na fase de tensão de fechamento. O cirurgião pagava pelo conforto da técnica com o crédito vascular do paciente. O cirurgião moderno faz o oposto: aceita a maior dificuldade técnica do túnel central e preserva o crédito.
Descole apenas o necessário para executar a plicatura central. Em termos práticos, isso significa um túnel central de 10–14 cm de largura, da sínfise púbica até o apêndice xifóide, suficiente para acessar a aponeurose anterior do reto. As laterais permanecem aderidas — vivas, irrigadas, contribuindo para a perfusão global do retalho.
Quando o avanço cefalocaudal não basta com túnel central, descole adicional seletivo: alarga o túnel apenas no nível da ressecção, em forma de trapézio invertido, sempre preservando ilhas de tecido lateral aderido. Nunca solte tudo de uma vez. A técnica é mais lenta — em compensação, o número de complicações cai de forma desproporcional.
«O cirurgião amplo descola para poder fechar. O cirurgião seletivo escolhe não descolar para poder fechar — com o tecido ainda vivo.»
Cap. 8 · Princípio operacional
Mito. «Sem descolamento amplo, não consigo fazer plicatura adequada — preciso ver toda a aponeurose.»
Realidade. A plicatura central é executada por dentro do túnel; a aponeurose lateral não precisa ser visualizada para a plicatura clássica. Para correções específicas (diástase ampla com componente lateral), o túnel pode ser alargado focalmente, sem necessidade de descolamento global. Cirurgião que precisa visualizar «tudo» tem deficiência de planejamento, não de exposição.
Mito. «Descolamento amplo permite resultado estético superior — a pele ‘assenta’ melhor.»
Realidade. O assentamento adequado da pele depende de pontos de adesão correta (Cap. 10) e de vetorização adequada (Cap. 11), não de descolamento global. A «melhor adesão» do retalho amplamente descolado é uma ilusão clínica: a pele se acomoda, mas paga em risco vascular e em alargamento cicatricial pela menor sustentação dos pontos de adesão profundos.
Cirurgião com 20 anos de experiência, técnica clássica consolidada. Descolamento amplo até gradil costal, plicatura T-invertido, fechamento sob tensão moderada. Anestesia sem intercorrências, hemostasia rigorosa.
Pós-operatório imediato sem alterações. No 6º POI, descoramento centro-abdominal de aproximadamente 12×8 cm, evoluindo para escara seca em 48 h, com necessidade de necrosectomia, retalho regional de avanço e cicatriz definitiva alargada e hipertrófica.
Análise. A combinação de descolamento amplo + tabagismo recente (choke vessels comprometidos) + tensão de fechamento moderada produziu um retalho com perfusão crítica. A técnica clássica era apropriada para a era em que foi desenvolvida — mas é estatisticamente perigosa para o paciente médio de 2026, que tem mais comorbidades e expectativas estéticas mais altas. Em retrospectiva, túnel central + lipo de transição + plicatura clássica teria entregado o mesmo resultado estético com 70% menos risco vascular.
Síntese — descolar o mínimo, preservar o máximo
O cirurgião precisa abandonar o reflexo de «soltar tudo para ver tudo». Esse reflexo, formado em uma era em que não havia alternativa, é hoje a causa mais comum de necrose evitável. A pergunta correta a cada movimento de descolamento é: preciso desta área específica para executar a plicatura? Se a resposta é não, mantenha aderida.
O treinamento da técnica seletiva exige paciência. Os primeiros casos parecem «difíceis» porque o cirurgião está acostumado ao conforto visual do descolamento amplo. A partir do quinto caso, o instrumento se acomoda, e a percepção muda: a técnica seletiva é tecnicamente similar; o que muda é a economia de movimentos e o ganho vascular.
- Pré-operatório: marcar a largura prevista do túnel central (10–14 cm) na linha alba, do púbis ao xifóide.
- Iniciar descolamento estritamente dentro da marcação. Confirmar verbalmente com a equipe.
- Avançar cefálicamente em plano subaponeurótico padrão; preservar perfurantes laterais ao túnel sem «libertá-los».
- Quando avanço caudo-cefálico for insuficiente: alargar túnel focalmente em forma de trapézio invertido; nunca circunferencialmente.
- Em casos de diástase ampla com componente lateral: descolamento adicional pontual sobre os reto laterais, mantendo perfurantes acima do nível tratado.
- Inspeção do túnel ao final: parede lateral aderida, sangrante; vivacidade do retalho central preservada.
- Em pacientes de risco vascular (fumantes, DM, IMC > 30): considerar fragmentar a cirurgia em dois tempos, com descolamento mínimo no primeiro tempo.
Tensão Vetorial Equilibrada — Lei de Laplace.
Onde há tensão mecânica excessiva sobre um vaso, o calibre desse vaso diminui — e o sangue não entra. É a aplicação direta da lei de Laplace ao retalho cutâneo: quanto maior a tensão tangencial, menor o lúmen funcional. O cirurgião que fecha sob tensão excessiva produz isquemia da borda mesmo quando todos os perfurantes foram preservados intactos.
Alargamento cicatricial severo, hipertrofia, isquemia de borda e deiscência de incisão. A apresentação clássica é uma cicatriz que parece adequada no 7º POI mas começa a alargar progressivamente entre o 30º e o 90º POI, evoluindo para cicatriz de 8–15 mm de largura, hipocromica ou hiperpigmentada, que se torna a queixa estética central da paciente — depois da forma do abdômen ter sido entregue corretamente.
A física do retalho sob tensão
A lei de Laplace, originalmente formulada para tensão em superfícies cilíndricas, descreve a relação entre pressão transmural e tensão tangencial em qualquer estrutura tubular — incluindo vasos sanguíneos. Aplicada ao retalho cirúrgico: quando o cirurgião puxa o retalho para fechar, gera-se tensão tangencial que comprime as estruturas tubulares dentro do tecido — capilares, vênulas, arteríolas. Quanto maior a tensão de fechamento, menor o lúmen funcional dos vasos.
O limiar crítico — o ponto em que a tensão tangencial ultrapassa a pressão de perfusão capilar — é variável entre pacientes mas tem uma característica clínica universal: quando atingido, a borda fica pálida ao nó e não retorna a coloração normal por reenchimento. Esse é o sinal clínico que o cirurgião precisa treinar-se a procurar. Sob tensão moderada, a borda fica rosada após o nó. Sob tensão excessiva, a borda fica branca — e branca permanece. Branca permanente é necrose anunciada.
A tensão de fechamento da borda deve ser sempre menor do que a pressão de perfusão capilar. Operacionalmente: a borda do retalho, após o nó da sutura subdérmica, deve voltar à cor rosada em < 3 segundos. Se permanece pálida, a tensão é excessiva — refazer o nó com tensão menor, ou redistribuir tensão com pontos de adesão profundos.
Nunca compense escassez de tecido com aumento de tensão. Se o avanço cefalocaudal não é suficiente para fechar sem tração excessiva, a resposta correta não é «forçar mais» — é descolar adicional focal, distribuir a tensão com pontos de adesão progressiva, ou aceitar uma cicatriz mais alta. Forçar fechamento sob tensão acima do limiar é o erro mais comum em cirurgiões treinados na era do descolamento amplo.
«Onde há tensão excessiva, o sangue não entra. Não é metáfora. É lei de Laplace operando dentro de cada borda — silenciosa, previsível, indiferente ao talento do cirurgião.»
Cap. 9 · Princípio operacional
Mito. «Tensão alta na sutura é boa — comprime a borda contra a aponeurose e melhora a aderência.»
Realidade. Tensão alta na sutura cutânea comprime a borda contra nada — apenas estrangula os vasos da derme. Aderência profunda é função de pontos de adesão (Cap. 10) localizados longe da borda; a sutura cutânea é apenas para coaptação. Cirurgiões que «apertam para colar» estão confundindo dois mecanismos diferentes.
Mito. «Cicatrizes alargadas se devem à qualidade individual da pele do paciente, não à tensão.»
Realidade. A qualidade da pele é um fator, mas a tensão é o fator dominante e modificável. Estudos consistentes mostram que cicatrizes em zonas de tensão alta (suprapúbica em abdominoplastia, frontal em ritidoplastia) alargam significativamente mais que cicatrizes em zonas de tensão baixa, na mesma paciente. A pele é a mesma; a tensão é a variável.
Cirurgião realizou ressecção horizontal de 18 cm, próxima do limite anatômico da paciente, sem descolamento adicional para distribuir tensão. Fechamento sob tensão visível, com bordas pálidas no nó — mas o cirurgião considerou aceitável dado que «não houve sofrimento imediato».
Cicatriz aparentemente regular no 7º POI. A partir do 30º POI, alargamento progressivo, atingindo 12 mm de largura no 90º POI, com hipocromia central. Paciente decepcionada com o resultado estético, embora a forma do abdômen tenha sido entregue conforme planejado.
Análise. A tensão de fechamento ultrapassou o limiar de perfusão capilar, comprometendo a vascularização da borda durante a fase crítica de cicatrização (7º a 21º POI). A cicatriz cicatrizou, mas com qualidade subótima — colágeno mal organizado, alargamento progressivo. Em retrospectiva, ressecção de 14 cm + descolamento adicional focal de 3 cm teria permitido fechamento sob tensão fisiológica e cicatriz de 3–4 mm de largura. A diferença entre os dois cenários: ~8 mm de cicatriz a mais, para o resto da vida da paciente.
Síntese — tensão fisiológica é o teto
A tensão de fechamento é o último parâmetro modificável antes do cirurgião perder controle sobre o desfecho. Tudo o que vem depois — cicatrização, remodelagem, qualidade final — é função do que aconteceu na sala em termos de tensão da borda. O cirurgião que aprende a «ler» a tensão pelo comportamento da borda no nó tem o controle do desfecho cosmético em suas mãos. O que não aprende, opera às cegas para esse parâmetro.
O treino é simples: a cada nó na sutura subdérmica, observar a borda por 3 segundos. Rosada → ok. Pálida fugaz → ok. Pálida persistente → desfazer e refazer com menos tensão. Esse hábito, instalado em cinco cirurgias, transforma o resultado cosmético em algo replicável.
- Pré-fechamento: aproximar bordas com pinças e avaliar se aproximação espontânea cobre > 80% do gap. Se não, descolamento adicional focal antes de suturar.
- Sutura subdérmica de aproximação com fios absorvíveis 2-0 ou 3-0, distribuindo tensão em pontos isolados, não em sutura contínua sob tração.
- Após cada nó, observar borda por 3 segundos. Rosada/reenchimento normal: ok. Pálida persistente: refazer.
- Áreas de maior tensão (linha mediana suprapúbica): pontos de adesão profundos (Cap. 10) ANTES da sutura cutânea — distribuem tensão.
- Sutura cutânea (ou intradérmica) sob tensão fisiológica apenas para coaptação. Não usar a sutura para «colar» o retalho à fáscia.
- Curativo pós-operatório: malha compressiva sem compressão direta sobre cicatriz; tape paralelo à cicatriz para reduzir tração tangencial.
- Documentação: foto intraoperatória da cor da borda no fechamento. Em complicação tardia, esse registro permite análise da decisão.
Fixação Estratégica do Retalho — Pontos de Adesão.
Suturas de tensão progressiva — popularizadas como quilting sutures ou pontos de adesão — fazem três coisas simultâneas que nenhum outro gesto faz: anulam o espaço morto, distribuem a tensão da borda para a fáscia profunda e melhoram a aderência vascular do retalho. É o gesto que mais sozinho previne seroma, deiscência e cicatriz alargada — e ainda é, em muitos serviços, considerado opcional.
Acúmulo de fluidos no espaço morto residual (seroma e seroma encapsulado), tensão excessiva concentrada na incisão inferior (alargamento e isquemia da cicatriz) e retardo na aderência do retalho à parede subjacente (mobilidade tecidual, deslocamentos, cicatriz com aspecto deslocado). Os três problemas têm a mesma raiz mecânica: o retalho descolado não tem como aderir à fáscia se não houver pontos de contato distribuídos ao longo de toda a superfície.
A racionalização das suturas de tensão progressiva
A técnica foi popularizada por Pollock & Pollock no início dos anos 2000 como solução para a alta incidência de seroma em abdominoplastias. A racional é elegante: em vez de deixar todo o avanço caudo-cefálico do retalho concentrar tensão na sutura cutânea inferior, distribui-se a tensão em uma série de pontos profundos ao longo da superfície do retalho, ancorando a fáscia superficial do retalho à aponeurose da parede em vetores progressivos.
Cada ponto faz três coisas: anula uma porção de espaço morto (não há cavidade onde o seroma se forme); transmite uma fração da tensão de fechamento para a fáscia profunda (a sutura cutânea final fecha sob tensão muito menor); e cria um ponto de contato vascular entre retalho e parede, acelerando a aderência neovascular nas primeiras 72 horas pós-operatórias. A técnica adiciona 15–25 minutos ao tempo cirúrgico — é quase a melhor relação custo-benefício de toda a cirurgia plástica moderna.
Pontos de adesão progressiva são técnica padrão, não opcional. Distribua um mínimo de 15 a 20 pontos ao longo da superfície do retalho descolado, em três fileiras: uma cefálica (transição com tecido aderido), uma média (linha umbilical) e uma caudal (próxima à incisão). Use fios absorvíveis 2-0, ancorando fáscia superficial do retalho à aponeurose anterior do reto.
O vetor de cada ponto deve ser progressivamente caudal — cada fileira ancora o retalho um pouco mais cefálicamente do que sua posição neutra, transferindo tensão de fechamento para a fáscia. Essa «tensão progressiva» é o que reduz a tração na incisão inferior em ~70%.
«Quinze pontos a mais. Vinte minutos a mais. Setenta por cento menos seroma, sessenta por cento menos tensão na cicatriz. É o melhor investimento da abdominoplastia moderna — e ainda há cirurgião que considera opcional.»
Cap. 10 · Princípio operacional
Mito. «Pontos de adesão são desnecessários se eu uso dreno aspirativo de baixa pressão — o dreno faz o mesmo trabalho.»
Realidade. Drenos retiram fluido, mas não anulam espaço morto nem distribuem tensão. Pacientes com drenos e sem pontos de adesão têm seroma encapsulado mais frequente (porque o dreno cria pseudocápsula) e cicatriz mais alargada (porque a tensão segue concentrada). A combinação ideal — onde indicada — é pontos de adesão + dreno por curto período. Pontos sem dreno funcionam em casos selecionados.
Mito. «Pontos de adesão prejudicam a vascularização do retalho — são corpos estranhos que comprimem a derme.»
Realidade. Pontos de adesão ancoram a fáscia superficial do retalho, não a derme. Executados na profundidade correta, não comprimem o plexo subdérmico. Comprometimento vascular acontece apenas quando o ponto é «subido demais» e englobada a derme — erro técnico, não característica do método.
Cirurgião realizou descolamento amplo, plicatura T-invertido, fechamento direto sem suturas de tensão progressiva. Posicionamento de dois drenos aspirativos.
Drenos retirados no 7º POI com débito cumulativo de 580 ml. No 14º POI, paciente retorna com flutuação ampla na região suprapúbica, ultrassom confirmou coleção líquida de 320 ml. Punções aspirativas semanais por 6 semanas, evolução para seroma encapsulado, exigindo capsulectomia em terceiro tempo cirúrgico aos 90 dias.
Análise. O espaço morto entre retalho e aponeurose foi mantido aberto durante todo o pós-operatório imediato, formando reservatório para coleção. Os drenos extraíram o fluido inicial, mas não impediram a continuação da produção pela cápsula em formação. Pontos de adesão progressiva teriam anulado o espaço morto desde o transoperatório — não tratado, foi gerada uma complicação que custou um terceiro tempo cirúrgico.
Síntese — distribuir tensão antes de suturar a borda
A sequência correta de fechamento da abdominoplastia moderna é: pontos de adesão progressiva ancorando o retalho à fáscia → sutura subdérmica de aproximação sob tensão fisiológica → sutura intradérmica para coaptação cutânea. Pular o primeiro passo transfere tensão para os passos seguintes, e o resultado se mostra meses depois — em cicatriz alargada e em seroma residual.
O cirurgião que adota pontos progressivos sente, pelos primeiros dez casos, que a técnica está «adicionando passos desnecessários». A partir do décimo, a percepção inverte: a sutura final fica fácil, a borda fecha leve, e a estatística pessoal de seroma cai dramaticamente.
- Após plicatura central completada e antes de suturar borda: distribuir 15–20 pontos de adesão em 3 fileiras (cefálica, média, caudal).
- Cada ponto: ancorar fáscia superficial do retalho à aponeurose anterior do reto, com fio absorvível 2-0 ou 3-0.
- Vetor progressivamente caudal: cada ponto traciona o retalho um pouco mais cefálicamente que sua posição neutra (tensão progressiva).
- Profundidade do ponto na fáscia superficial — não na derme. Distância mínima 1 cm da derme.
- Espaçamento entre pontos: 3–4 cm em ambas as direções, fechando uma malha de adesão sobre toda a área descolada.
- Após pontos: aproximação espontânea da borda inferior deve ser quase total. Se ainda há gap significativo, descolamento adicional focal antes de suturar cutâneo.
- Drenos: opcionais com pontos bem distribuídos. Quando usados, baixo débito (< 30 ml/24 h por > 48 h) para retirada precoce.
Vetorização Correta do Retalho.
A pele do abdômen tem uma direção natural de fluxo — convergente para o centro pubiano. Cirurgiões que tracionam radialmente, ou que ancoram lateralmente em busca de um avanço maior, produzem dois problemas estéticos previsíveis: dog ears proeminentes nos extremos da incisão e um aspecto «estrangulado» do baixo ventre. A vetorização correta é gravitacional: o retalho cai para o centro, e a tração segue essa direção.
Formação de dog ears proeminentes nos extremos laterais da incisão, aspecto cosmético «estrangulado» do hipogástrio (puxado horizontalmente em vez de modelado verticalmente) e, em casos extremos, isquemia das pontas laterais da cicatriz por tração lateral excessiva. Os três problemas têm a mesma raiz: o cirurgião confundiu «avanço máximo» com «avanço centralizado», e ancorou o retalho contra a direção natural do tecido.
A direção natural do fluxo cutâneo abdominal
A pele do abdômen, sob ação da gravidade e do crescimento volumétrico (gestação, ganho de peso), tem direção de fluxo predominantemente centro-pubiana. Quando o cirurgião descola o retalho e o traciona para fechar, deve fazê-lo na mesma direção: vetores convergentes para a linha média pubiana, em «leque» — não vetores paralelos horizontais, e não vetores radiais para baixo e para os lados.
Esse princípio tem duas consequências práticas. Primeiro, a maior parte do avanço acontece no centro, não nas extremidades — a porção central do retalho avança mais do que as porções laterais. Segundo, a incisão de fechamento tem comprimento maior no centro do que nas extremidades, e isso está correto: o cirurgião que tenta «igualar» comprimentos puxando lateralmente cria os dog ears que tentava evitar.
Tração predominantemente inferior e centralizada — vetores convergentes para a linha média pubiana, nunca paralelos horizontais. Operacionalmente: ao descer o retalho para o fechamento, a primeira sutura de aproximação vai na linha média pubiana, ancorando firmemente. Apenas depois disso as suturas progressivas se desenvolvem para os lados, em vetor «ventoinha» — cada uma traz tecido para o centro, não para a periferia.
Não force ancoragem lateral. Se há excesso de tecido na extremidade da incisão após o fechamento centralizado, o tratamento correto é ressecção localizada do dog ear (extensão lateral controlada da cicatriz), não tração lateral adicional. A tração lateral excessiva isquemia a ponta da cicatriz e produz cicatriz alargada justamente onde já é mais visível na lingerie.
«A pele do abdômen flui para o centro. O cirurgião que respeita esse fluxo entrega cicatriz limpa. O cirurgião que luta contra ele paga em dog ears, isquemia e estrangulamento estético.»
Cap. 11 · Princípio operacional
Mito. «Para evitar dog ear, preciso puxar bem para os lados — assim distribuo o tecido em excesso.»
Realidade. Tração lateral concentra tensão e tecido na extremidade, gerando o dog ear que se queria evitar e isquemiando a ponta. A solução correta para excesso lateral residual é ressecção localizada, não tração adicional. Cirurgiões evitam essa extensão por receio cosmético, mas dog ear residual é estética e funcionalmente pior.
Mito. «Vetorização não importa muito — o resultado depende mais da quantidade de pele ressecada.»
Realidade. Quantidade ressecada define o quanto sobe a cicatriz. Vetorização define a qualidade da cicatriz: limpa e bem posicionada vs. com dog ear, alargada nas extremidades, «estrangulada» ao centro. Pacientes raramente notam ressecção por algumas centenas de gramas, mas sempre notam dog ears.
Cirurgião realizou ressecção horizontal padrão. Para o fechamento, optou por suturas de aproximação em padrão paralelo horizontal — cada ponto da borda superior puxado diretamente para o ponto correspondente da borda inferior, sem ancoragem central preferencial.
Resultado imediato aceitável. No 30º POI, «abaulamentos» bilaterais nas extremidades da cicatriz, evoluindo para dog ears persistentes de 2,5 cm de altura no 60º POI. Paciente exigiu correção em segundo tempo cirúrgico aos 6 meses.
Análise. A vetorização paralela horizontal não respeitou o fluxo natural do tecido. A solução em primeiro tempo teria sido ancoragem pubiana central forte + suturas progressivas em ventoinha + extensão lateral controlada se necessário. Em vez disso, paciente passou por reabordagem cirúrgica e 3 meses de recuperação extra.
Síntese — fluir com a anatomia
A vetorização correta é, em última instância, um exercício de humildade anatômica. O cirurgião não impõe ao retalho a direção que prefere — segue a direção que o tecido naturalmente segue. Tração convergente para o centro pubiano, ancoragem central forte, suturas em ventoinha, ressecção lateral controlada quando necessária. É um conjunto de gestos simples que, somados, separam a abdominoplastia tecnicamente entregue da abdominoplastia esteticamente entregue.
O sinal de que a vetorização foi correta é uma cicatriz que, vista de frente em pé, tem comprimento maior no centro do que nas extremidades, sem dog ears, sem aspecto estrangulado, com transição suave para os flancos. É uma cicatriz que «não chama atenção» — e isso é o melhor elogio possível para uma cicatriz de abdominoplastia.
- Pré-operatório em pé: marcar a linha média pubiana e os limites laterais previstos da incisão. Visualizar mentalmente o vetor convergente.
- Primeira sutura de aproximação: linha média pubiana, ancoragem firme. Define o ponto de convergência.
- Suturas seguintes em ventoinha: cada uma traz tecido lateral para o centro, em vetores progressivamente mais oblíquos.
- Não usar suturas paralelas horizontais como padrão de aproximação. Padrão é «ventoinha», não «grade».
- Após fechamento centralizado, avaliar extremidades: se há excesso visível, planejar ressecção lateral em vez de tração adicional.
- Extensão lateral da cicatriz é tecnicamente preferível ao dog ear residual. Marcar com a paciente em pé, sob iluminação lateral, antes de finalizar.
Validação & Arquitetura Sistêmica.
Os doze princípios anteriores assumem que o cirurgião tomou as decisões certas. A quarta parte é o que confirma — em tempo real, dentro da sala — que essas decisões funcionaram, e o que constrói o ambiente fisiológico em que elas ainda têm chance de funcionar.
- 12Avaliação Intraoperatória da Perfusão
- 13Arquitetura Peri-Cirúrgica — Regra dos 8
Avaliação Intraoperatória da Perfusão.
A maioria das necroses de retalho é detectada entre o terceiro e o quinto pós-operatório — quando já é tarde para intervir cirurgicamente sem perda. A avaliação intraoperatória da perfusão muda essa equação: o cirurgião enxerga o sofrimento do retalho enquanto ainda está com a paciente na mesa, e decide em vez de esperar para ver. É a diferença entre operar com fé e operar com instrumentação.
Detecção tardia de comprometimento de perfusão — tipicamente no 3º a 5º POI, quando a necrose já está estabelecida e a única opção é necrosectomia + reconstrução. O cirurgião que opera sem confirmação intraoperatória de perfusão está, em essência, «torcendo para dar certo» e descobrindo o resultado pela queixa da paciente. Em casos limítrofes, decisões intraoperatórias simples — refazer uma sutura, remover um ponto de adesão isquêmico, reposicionar o retalho — poderiam ter prevenido a complicação. Sem confirmação, essas decisões nunca são tomadas.
Os métodos disponíveis
Existem três níveis de avaliação intraoperatória de perfusão, em ordem crescente de sofisticação e custo. Nível 1 — Avaliação clínica padronizada: cor da derme após pinçamento, tempo de reenchimento capilar cronometrado, sangramento puntiforme de borda recortada. É o método ao alcance de todos os cirurgiões; quase nenhum o faz de forma sistemática. Nível 2 — Termografia infravermelha (FLIR): câmeras térmicas portáteis ou acopladas a smartphones, que detectam diferenças de temperatura indicativas de perfusão diferencial. Custo acessível, aprendizado rápido, alta sensibilidade para zonas de sofrimento. Nível 3 — Angiografia por fluorescência (ICG): padrão-ouro, mas com custo de equipamento e contraste que limita o uso a centros de referência.
Para a prática diária do cirurgião plástico, os Níveis 1 e 2 são suficientes. O Nível 3 fica reservado a casos complexos — pacientes de alto risco, retalhos extensos, dúvida clínica que não é resolvida pelos níveis anteriores. O importante é que algum método sistemático seja aplicado a cada caso. A ausência total de avaliação é o erro a evitar.
Protocolo do teste de reenchimento cronometrado
O teste de reenchimento cronometrado é o método clínico mais simples e mais subutilizado. É executável em qualquer sala, sem equipamento, em < 60 segundos por região testada — e fornece informação que muda decisão.
Procedimento: identificar zonas de risco (paramediana, fronteiras de angiossomo, áreas próximas à incisão), pressionar a derme com a polpa do dedo enluvado por 3 segundos, retirar a pressão e cronometrar o tempo até o retorno completo da coloração. Comparar com zona de referência (área aderida, não-descolada, do mesmo paciente). Diferenças > 2 segundos entre área de risco e referência indicam comprometimento que requer intervenção.
Termografia FLIR — uso prático
Câmeras térmicas FLIR (acopláveis a smartphone, custo de ~R$ 2.000) oferecem mapa de temperatura da superfície do retalho. Zonas adequadamente perfundidas têm temperatura próxima à do tronco (~33–35°C); zonas isquêmicas mostram temperatura significativamente menor (queda > 2°C). O mapa térmico revela padrões geográficos invisíveis ao olho — particularmente útil na avaliação de fronteiras de angiossomo e na detecção de zonas marginais que pareciam clinicamente aceitáveis.
Antes de fechar definitivamente, executar avaliação sistemática de perfusão de pelo menos 4 pontos do retalho: dois centrais (subxifóide e umbilical), dois caudais (paramediano D e E, próximo à incisão). Tempo de reenchimento > 3 segundos em qualquer zona requer reavaliação: tensão excessiva, ponto de adesão mal posicionado, descolamento adjacente comprometendo perfusão. Não fechar com zona crítica não-resolvida.
«Você não torce para dar certo. Você enxerga e controla. A diferença entre o cirurgião que tem complicações raras e o que as tem rotineiramente é, principalmente, esta: um vê a perfusão; o outro espera ver a complicação.»
Cap. 12 · Princípio operacional
Mito. «Se houvesse comprometimento de perfusão, o sangramento intraoperatório me alertaria — não há necessidade de teste sistemático.»
Realidade. Sangramento à incisão é um sinal grosseiro, presente apenas em comprometimento maciço. Comprometimento limítrofe — o que evolui para necrose entre o 3º e o 5º POI — frequentemente apresenta sangramento aceitável no transoperatório, e por isso passa despercebido. A avaliação sistemática (reenchimento, FLIR) detecta o limítrofe; a observação informal não.
Mito. «Termografia FLIR é interessante, mas o aprendizado da interpretação leva muito tempo — não vale o investimento para a prática diária.»
Realidade. A interpretação básica da termografia em retalho cirúrgico é binária: zonas frias significativamente diferentes da referência são suspeitas. O aprendizado leva < 10 cirurgias para um cirurgião familiarizado com anatomia. O custo do equipamento (~R$ 2.000) se paga em prevenção de uma única complicação.
Cirurgião realizou cirurgia tecnicamente padrão. Antes do fechamento definitivo, aplicou rotina de termografia FLIR sobre o retalho descolado. Mapa térmico revelou zona fria de ~5×4 cm em paramediana esquerda, com diferencial de 3,2°C em relação à área de referência — invisível clinicamente, com sangramento aparente normal e cor da derme aceitável.
Cirurgião removeu dois pontos de adesão da zona afetada, reposicionou o retalho com tensão menor e reaplicou os pontos em vetor diferente. Termografia de controle mostrou redução do diferencial para 1,1°C. Fechamento procedeu sem outras alterações.
Análise. Sem termografia, o caso teria evoluído provavelmente para necrose limítrofe entre o 4º e o 6º POI, com complicação manejável mas visível e estática para a paciente. A intervenção intraoperatória — guiada por instrumentação — preveniu a complicação enquanto ainda havia controle. É exatamente o tipo de caso em que a frase «teve sorte que detectei a tempo» é desonesta: não houve sorte; houve método. Sem o método, a sorte teria sido outra.
Síntese — enxergar antes de fechar
A avaliação intraoperatória de perfusão transforma o cirurgião de observador passivo em agente que controla o desfecho. É um conjunto de gestos baratos (teste de reenchimento) e de equipamentos acessíveis (termografia FLIR) que, somados, retiram da estatística pessoal do cirurgião a categoria das «complicações inesperadas». As complicações continuam acontecendo — mas se tornam identificadas e endereçadas dentro da sala, em vez de descobertas pela paciente em casa.
O cirurgião que adota essa rotina muda permanentemente sua relação com o pós-operatório imediato. Em vez de ansiedade sobre «o que vai aparecer no 5º dia», há a confiança de que tudo o que poderia ser visto na sala foi visto. A distinção é importante para a saúde mental do cirurgião — e, indiretamente, para a qualidade das próximas cirurgias.
- Antes do fechamento definitivo, dedicar 5 minutos à avaliação sistemática de perfusão. Tempo cirúrgico investido com retorno desproporcional.
- Teste de reenchimento cronometrado em pelo menos 4 pontos: 2 centrais (subxifóide, umbilical), 2 caudais (paramediano D e E).
- Comparar tempo de reenchimento com zona de referência (área aderida não-descolada). Diferencial > 2 s requer reavaliação.
- Termografia FLIR (quando disponível): mapa térmico do retalho, identificar zonas com queda > 2°C em relação ao tronco.
- Em zona com perfusão crítica: identificar causa modificável (tensão, ponto de adesão mal posicionado, descolamento excessivo) e corrigir antes de fechar.
- Reavaliar após correção. Confirmar normalização da perfusão antes de prosseguir.
- Documentar fotograficamente termografia e teste de reenchimento. Em complicação tardia, esses registros são o método de revisão de método.
Arquitetura Peri-Cirúrgica — A Regra dos 8.
O melhor cirurgião do mundo executando todos os doze princípios anteriores ainda pode ter complicação se o ambiente fisiológico do paciente estiver hostil à cicatrização. Hipertensão intraoperatória, taquicardia simpática, hipocapnia, hidratação inadequada — cada um desses fatores, isoladamente, sabota o trabalho técnico. O cirurgião precisa atuar como maestro sistêmico: a anatomia opera dentro de um corpo que precisa estar em estado fisiológico permissivo.
Cascatas sistêmicas repentinas que arruínam cirurgias tecnicamente perfeitas: pico hipertensivo intraoperatório, deslocamento volumétrico, vasoconstrição simpática, hipocapnia. Cada uma dessas alterações, isoladamente, pode comprometer perfusão de retalho mesmo em paciente com anatomia favorável e técnica impecável. O cirurgião que delega completamente o paciente para a anestesia — e não dialoga com a equipe sobre os parâmetros — está omitindo metade da equação de segurança.
A Regra dos 8
A «Regra dos 8» é a heurística operacional desenvolvida na Anatomy GPS Academy para sintetizar três parâmetros fisiológicos críticos que mantêm o paciente em equilíbrio parassimpático durante a abdominoplastia. Os três parâmetros — pulso, pressão arterial média (MAP) e end-tidal CO₂ — devem ser mantidos dentro de janelas específicas do início ao fim da cirurgia, e o cirurgião deve dialogar ativamente com a anestesia para sinalizar quando algum parâmetro está fora da faixa.
A racional é fisiológica. Pulso < 80 bpm reflete tônus parassimpático preservado — paciente sem ativação simpática que vasoconstrige territórios cutâneos. MAP < 80 mmHg mantém pressão de perfusão dentro da janela em que a hemostasia local funciona sem sangramento por «over-pressure». EtCO₂ > 32 mmHg evita hipocapnia, que vasoconstringe a microcirculação e reduz o lúmen funcional de capilares — exatamente onde o retalho mais precisa de fluxo. Os três parâmetros, mantidos juntos, configuram um ambiente em que a anatomia que o cirurgião preservou tem máxima chance de cicatrizar bem.
Hidratação e tumescência — outros pilares sistêmicos
Além dos três parâmetros da Regra dos 8, dois outros fatores sistêmicos modulam o desfecho. Hidratação intraoperatória deve ser conservadora — alvo aproximado de 8 ml/kg/h (que coincide elegantemente com o «8» da regra). Excesso de cristalóides gera edema do retalho, comprometendo a microcirculação capilar pela mesma física do Capítulo 9 — pressão tecidual aumentada, lúmen capilar diminuído. Restrição excessiva, por outro lado, gera hipovolemia relativa, ativação simpática reflexa e vasoconstrição cutânea — outro mecanismo de comprometimento do retalho.
Tumescência da lipoaspiração é o outro pilar. Solução tumescente clássica (lidocaína + epinefrina + soro fisiológico) deve ser dosada de forma precisa: epinefrina suficiente para hemostasia (1:1.000.000 padrão), mas não tanto que gere vasoconstrição cumulativa que sabote a perfusão pós-operatória. Volume de tumescência limitado a ~1:1 com volume aspirado em zonas anteriores, e 2:1 em zonas pequenas — não «empapar» o tecido até saturação. A epinefrina é amiga até virar inimiga; o limite é mais estreito do que muitos cirurgiões assumem.
Diálogo ativo com a anestesia durante toda a cirurgia. Antes do início, alinhar verbalmente: alvo de pulso < 80, MAP < 80, EtCO₂ > 32, hidratação ~8 ml/kg/h. Durante a cirurgia, sinalizar quando algum parâmetro estiver fora da faixa, e pausar a manobra cirúrgica até retorno à janela. Não opere com paciente fora da janela fisiológica. O minuto adicional de espera para correção é vastamente compensado pela melhoria do desfecho.
Tumescência conservadora. Epinefrina 1:1.000.000, volume 1:1 com aspirado em zonas anteriores. Não empapar. A vasoconstrição cumulativa da epinefrina é um dos fatores mais subnotificados de comprometimento de retalho em lipoabdominoplastia.
«O cirurgião precisa atuar como um maestro sistêmico. A anatomia que você preservou só vai funcionar dentro de um corpo que está em estado fisiológico permissivo. Pulso < 80, pressão < 80, CO₂ > 32. Três números. O resto vem.»
Cap. 13 · A Regra dos 8
Mito. «O ambiente fisiológico é responsabilidade da anestesia — o cirurgião não precisa intervir nesses parâmetros.»
Realidade. A anestesia gerencia parâmetros fisiológicos para manter o paciente seguro durante a cirurgia. Mas a janela de «seguro» (pulso < 110, MAP > 65, EtCO₂ 30–45) é mais ampla do que a janela de «ótimo para perfusão de retalho». Cabe ao cirurgião sinalizar a janela mais estreita relevante para sua cirurgia. A anestesia coopera quando informada; raramente toma a iniciativa de estreitar parâmetros sem solicitação.
Mito. «Tumescência abundante é mais segura — protege contra sangramento e estabiliza o paciente.»
Realidade. Tumescência abundante adiciona volume circulante de cristalóide (sobrecarga), aumenta a dose de lidocaína (toxicidade) e prolonga o efeito vasoconstrictor da epinefrina (comprometimento pós-operatório do retalho). Há janela ótima — não «mais é melhor». Cirurgiões que usam > 5L de tumescência rotineiramente operam acima da janela ótima.
Paciente saudável, técnica cirúrgica impecável, todos os 12 princípios anatômicos respeitados. A cirurgia transcorreu em hiperventilação anestésica não-corrigida — EtCO₂ entre 26 e 28 mmHg durante 3 horas, parâmetro nunca sinalizado pelo cirurgião à equipe de anestesia.
No 5º POI, descoramento paramediano direito de ~6×3 cm evoluindo para escara fina. Necrosectomia, cicatrização secundária, alargamento residual da cicatriz. Em revisão, anatomia operada exemplarmente; problema isolado no eixo fisiológico sistêmico.
Análise. A hipocapnia prolongada (EtCO₂ < 30 por > 2 horas) gera vasoconstrição da microcirculação cutânea — efeito conhecido na literatura mas frequentemente ignorado na prática. A combinação de retalho descolado (já com perfusão limítrofe) + hipocapnia (vasoconstrição adicional) + duração longa (efeito cumulativo) ultrapassou o limiar de perfusão crítica. A complicação não foi de técnica anatômica — foi de arquitetura sistêmica não-monitorada. Em retrospecto, sinalização ao anestesista para corrigir EtCO₂ teria evitado o evento.
Síntese — o cirurgião como maestro sistêmico
Os doze princípios anteriores são sobre o que o cirurgião faz com o tecido. O décimo terceiro é sobre o que o cirurgião sustenta no corpo enquanto faz tudo isso. A diferença é fundamental: princípios 1–12 podem ser aprendidos em cadáver lab, em treinamento técnico, em curso de imersão. O princípio 13 só se aprende dialogando com anestesia em cirurgias reais, prestando atenção aos números do monitor, e construindo cultura de equipe.
O cirurgião plástico moderno que opera com excelência técnica mas ignora os parâmetros sistêmicos opera, em essência, com três quartos da equação. As complicações que ele atribui a «característica individual da paciente» ou a «evento imprevisível» frequentemente têm raiz na arquitetura sistêmica não-monitorada. A Regra dos 8 é a forma mais simples de fechar essa lacuna.
- Pré-cirurgia: alinhar verbalmente com anestesia os alvos da Regra dos 8 — pulso < 80, MAP < 80, EtCO₂ > 32, hidratação ~8 ml/kg/h.
- Durante cirurgia: cirurgião monitora ativamente os números do monitor a cada 15 minutos. Sinalização verbal quando fora da janela.
- Pico hipertensivo intraoperatório: pausar manobra atual, aguardar correção pela anestesia, retomar somente em janela.
- Taquicardia > 90 bpm: avaliar causa (dor, ativação simpática, sangramento) e corrigir antes de prosseguir com manobras de perfusão crítica.
- EtCO₂ < 30 mmHg sustentado: solicitar correção da ventilação à anestesia. Hipocapnia prolongada vasoconstringe microcirculação cutânea.
- Tumescência: epinefrina 1:1.000.000, volume ~1:1 com aspirado em zonas anteriores. Não empapar.
- Hidratação: alvo ~8 ml/kg/h. Excesso (edema) e restrição (vasoconstrição) ambos comprometem retalho.
- Documentação: registro dos parâmetros nos momentos críticos da cirurgia (fim da lipo, início do descolamento, fechamento). Em complicação, este é o mapa para revisão de método.
A Previsibilidade Cirúrgica.
Treze princípios. Quatro partes. Um sistema. O ponto não é decorar a lista — é internalizá-la a ponto de cada decisão intraoperatória já vir filtrada pelos treze. Quando isso acontece, a cirurgia para de produzir surpresas: o que sai da sala é o que foi planejado, dentro de uma margem estreita e auditável. É o que a literatura chama de previsibilidade — e o que a paciente percebe como excelência.
O fim das complicações não vem por acaso
A diferença entre o cirurgião que tem complicações esporádicas e o que as tem rotineiramente quase nunca está na destreza manual. Está na leitura anatômica em tempo real — na capacidade de identificar, antes do gesto, qual perfurante está em risco; qual zona perdoa qual cânula; qual tensão já cruzou o limiar de perfusão capilar; qual paciente saiu do alvo sistêmico nos últimos cinco minutos. Essa leitura não é talento. É método treinado.
O cirurgião que terminou este livro tem, agora, o vocabulário para fazer essa leitura. Tem os mapas (perfurantes-chave, angiossomos, zonas de Huger), as regras (descolamento seletivo, vetorização convergente, Regra dos 8), as ferramentas (FLIR, reenchimento cronometrado, pontos de adesão progressiva). O que falta é o que nenhum livro entrega: a repetição em sala que transforma a leitura em reflexo. Esse passo final é responsabilidade do cirurgião — e este capítulo é sobre como organizá-lo.
Da teoria à prática
A literatura cirúrgica moderna documenta, com clareza incômoda, a distância entre o conhecimento declarativo e o conhecimento procedural. Cirurgiões treinados na nova abordagem em workshops teóricos retornam aos seus serviços e, em mais da metade dos casos, voltam aos hábitos antigos em três meses. A razão não é resistência intelectual; é a ausência de repetição supervisionada — sem ela, a leitura anatômica nova não consolida.
O caminho documentado é o cadaver lab — dissecção repetida, sob supervisão, dos planos do abdômen, com identificação ativa de perfurantes, marcação de angiossomos, simulação de pontos de adesão. Cinco a dez sessões transformam o cirurgião que «sabe a teoria» em um cirurgião que «enxerga». A diferença, no centro cirúrgico real, é mensurável.
«Complicações não acabam por sorte. Acabam quando o cirurgião decide, em cada caso, que a previsibilidade vale o trabalho de instalar — e instala. A leitura anatômica em tempo real é a única ferramenta que entrega esse desfecho de forma replicável.»
Conclusão · Princípio integrador
As 5 Regras de Ouro — síntese operacional
Os 13 princípios decompõem-se, na prática intraoperatória, em 5 regras de ouro que funcionam como guard-rails — qualquer uma violada produz, com alta probabilidade, complicação previsível. São elas que o cirurgião deve fixar na parede do bloco e revisar mentalmente antes de cada caso:
Regra 01 · Perfusão
Preserve perfurantes-chave
Banda paramediana de 6 cm da linha alba — sem lipo agressiva, sem energia térmica contínua. O retalho vive desses vasos.
Regra 02 · Cartografia
Respeite os angiossomos
Não trate o abdômen como retalho único avascular. Cruzar dois territórios é tolerável; três é necrose previsível.
Regra 03 · Lipo
Lipo profunda modela. Lipo superficial necrosa.
Plano profundo (> 1,5 cm da derme) sempre. Plano superficial só fora da banda paramediana, com cautela.
Regra 04 · Plexo
Preserve a rede subdérmica
Não afine o retalho além de 1 cm de espessura uniforme. A pele não vive da derme; vive do plexo subdérmico.
Regra 05 · Linfáticos
Salve a Fáscia de Scarpa infraumbilical
Esta é a barreira que separa «abdominoplastia com seroma» de «abdominoplastia sem seroma». Em todas as pacientes, sem exceção.
O que foi cortado deste livro — e por quê
Há temas adjacentes à abdominoplastia que mereceriam um livro próprio e que, deliberadamente, ficaram fora deste: manejo de complicações instaladas (literatura excelente já existe), anestesia detalhada (cabe ao anestesista), técnica de plicatura (variável por escola, sem efeito vascular dominante), uso de retalhos de salvamento. Este livro é um filtro: tudo o que entrou tem efeito direto e mensurável sobre a probabilidade da complicação não acontecer. Tudo o que não entrou, importa em outros contextos.
O critério editorial foi rígido: cada princípio precisava (1) ter base anatômica clara, (2) ter regra prática implementável na próxima cirurgia, (3) reduzir uma família específica de complicação. Os 13 princípios atendem aos três critérios. Outros candidatos importantes (uso de drenos, antibioticoprofilaxia, profilaxia de TVP, escolha de fio) ficaram fora porque não atendem aos três simultaneamente — embora possam ser críticos individualmente.
Como auditar a própria prática
O método mais eficaz para consolidar os 13 princípios é a auditoria sistemática dos próprios casos. Cada cirurgia gera dados objetivos: tempo cirúrgico, hidratação total, parâmetros da Regra dos 8, foto FLIR de perfusão, número de pontos de adesão, débito de dreno em 24/48 h, evolução cicatricial em 90 dias. Cirurgiões que mantêm essa planilha por 50 casos consecutivos identificam, com clareza, em quais princípios estão consistentes e em quais ainda derrapam.
A auditoria não é exercício acadêmico — é a única forma de saber, objetivamente, se a curva de complicações está descendo após adoção dos princípios. A literatura sugere que cirurgiões que adotam o sistema completo veem redução de 40–60% na taxa de seroma, redução de 70% na necessidade de retoque por dog ear, e redução substancial nos casos de necrose de retalho — desde os primeiros vinte casos auditados. Sem auditoria, essa redução é invisível e não consolida hábito.
Comece pequeno. Implemente um princípio nas próximas dez cirurgias. A escolha mais alta-em-rendimento para a maioria dos cirurgiões é a Regra dos 8 (Cap. 13) — mudança operacional simples, efeito sistêmico amplo, dados objetivos para auditar. Após dez casos, adicione o segundo (sugestão: avaliação intraoperatória de perfusão, Cap. 12). Em seis meses, os 13 princípios estão instalados.
Próximos passos
O livro termina onde começa o trabalho. Os capítulos podem ser revisitados em qualquer ordem como referência rápida; os checklists ao fim de cada capítulo são desenhados para impressão e fixação no bloco; o cartão das 5 Regras de Ouro (página seguinte) é desenhado para ser destacado e mantido visível durante cada cirurgia.
Treinamento hands-on
Os 13 princípios consolidam apenas com repetição supervisionada. O caminho mais curto entre teoria e prática é o Cadaver Lab — dissecção sistemática dos planos do abdômen com identificação ativa dos perfurantes, marcação dos angiossomos, simulação de pontos de adesão. A Anatomy GPS Academy oferece programas estruturados que conduzem o cirurgião por dez sessões progressivas, com mentor presente. A diferença entre cirurgiões que fazem o programa e cirurgiões que apenas leem é mensurável em mais de 80% das complicações específicas.
Visão tridimensional real
O atlas anatômico bidimensional é suficiente para passar em prova. É insuficiente para operar. A construção da visão tridimensional do abdômen — onde estão os perfurantes em esta paciente, como os angiossomos se distribuem em este biotipo, qual o plano de Scarpa em esta espessura — só ocorre na repetição da dissecção. O cirurgião que dissecou cinquenta abdomens em laboratório tem um modelo mental do tecido vivo que o cirurgião que só operou pacientes não tem — porque, na sala, nunca há tempo para dissecar com calma.
Comunidade de prática
O isolamento profissional acelera a regressão à média. Cirurgiões que participam de grupos de discussão de casos (Telegram, Discord, WhatsApp organizados) consolidam os princípios mais rapidamente — porque vêem variações, casos limite, soluções alternativas, e recebem revisão de pares para suas próprias decisões. A comunidade Anatomy GPS mantém um grupo dedicado de cirurgiões certificados; o convite está aberto a leitores deste livro que tenham completado pelo menos uma sessão de Cadaver Lab.
Uma palavra final
A abdominoplastia é uma cirurgia exigente porque seu desfecho é visível para sempre. A paciente vê a cicatriz toda manhã ao se vestir, e julga o trabalho do cirurgião nesse instante. A previsibilidade que este livro propõe não é uma estética nova — é a estética que já existia, entregue de forma replicável. O cirurgião que opera com método entrega o resultado planejado em mais de 95% dos casos. O cirurgião que opera com sorte entrega o resultado planejado nos casos em que a anatomia da paciente foi generosa — e desconta o restante na lista de «coisas que acontecem». As pacientes da década atual já não aceitam essa segunda explicação. O método é, hoje, o piso. Não o teto.
→ Cartão destacável das 5 Regras, p. 067
Cartão Destacável · Para fixar no Bloco
Anatomy GPS · v1.0 · 2026
5 Regras de Ouro
da Abdominoplastia Segura.
As cinco decisões anatômicas que, sustentadas em todas as cirurgias, eliminam a maior parte das complicações previsíveis. Destaque esta página e fixe-a na parede do centro cirúrgico. Revise antes de cada caso.
-
Preserve os perfurantes-chave
CAP 01
Banda de 6 cm lateral à linha média (artéria epigástrica inferior profunda). Sem lipo agressiva, sem energia térmica contínua. O retalho central inteiro vive desses vasos.
-
Respeite os angiossomos
CAP 02
Divida o abdômen em territórios vasculares centrais e laterais. Nunca trate o abdômen como retalho único avascular. Cruzar três territórios na mesma sessão é necrose previsível.
-
Lipo profunda modela. Lipo superficial necrosa.
CAP 04
Plano profundo (> 1,5 cm da derme) sempre. Plano superficial só fora da banda paramediana, com cânulas finas, sob controle visual. Definição estética nunca justifica trabalhar contra a derme.
-
Preserve a rede subdérmica
CAP 03
Não afine o retalho além de 1 cm de espessura uniforme. A pele não vive da derme; vive do plexo subdérmico. Limite a permanência de tecnologias de aquecimento superficial.
-
Salve a Fáscia de Scarpa infraumbilical
CAP 07
Esta é a barreira que separa «abdominoplastia com seroma» de «abdominoplastia sem seroma». A preservação rigorosa da Scarpa abaixo do umbigo mantém o escoamento linfático intacto. Em todas as pacientes, sem exceção.
Glossário · termos anatômicos & técnicos
Vocabulário comum.
Definições operacionais dos termos técnicos usados ao longo do manual. Quando o termo difere ligeiramente do uso clássico, anotamos a divergência.
- Abdominoplastia clássica
- Procedimento que combina ressecção de excesso cutâneo infraumbilical com reposicionamento da cicatriz umbilical e plicatura da diástase dos retos abdominais. Originalmente descrita com descolamento amplo; a versão moderna favorece descolamento seletivo (Cap. 8).
- Aderência neovascular
- Processo pelo qual o retalho descolado se reincorpora vascularmente à fáscia subjacente, geralmente nas primeiras 72 horas pós-operatórias. Acelerada por pontos de adesão progressiva (Cap. 10).
- Anatomy GPS
- Programa educacional fundado pelos Drs. Alex de Souza e Ubajara Guazzelli, dedicado ao ensino de anatomia clínica aplicada à cirurgia plástica.
- Angiossomo
- Conceito formalizado por G. Ian Taylor (1987) que descreve unidades teciduais tridimensionais irrigadas por uma artéria-fonte específica. O abdômen anterior tem três grandes angiossomos (Cap. 2).
- Camper, fáscia de
- Camada superficial da fáscia subcutânea abdominal, situada entre a derme e a fáscia de Scarpa. Contém o plexo subdérmico em sua porção mais alta.
- Cânula
- Instrumento de lipoaspiração tubular, calibres usuais 2–6 mm. Calibres menores são menos seguros que calibres maiores em planos errados (Cap. 4).
- Choke vessels
- Vasos de pequeno calibre que conectam angiossomos adjacentes; funcionam como reservas vasculares ativadas em condições de estresse, mas com capacidade de carregamento limitada.
- Delay phenomenon
- Fenômeno descrito por Milton em que isquemia subletal prévia «treina» choke vessels a se dilatar, aumentando a perfusão de retalhos posteriores. Base anatômica para fragmentar cirurgias de risco vascular.
- Dog ear
- Acúmulo de tecido em forma de orelha de cachorro nas extremidades laterais de uma cicatriz, causado por vetorização incorreta do retalho (Cap. 11).
- DIEA / AEIP
- Deep Inferior Epigastric Artery · Artéria epigástrica inferior profunda. Principal fonte vascular do abdômen anterior, cujos perfurantes emergem em banda paramediana de até 6 cm da linha média.
- EtCO₂
- Pressão parcial de CO₂ no ar expirado, em mmHg. Reflete a ventilação alveolar. Valores < 30 mmHg geram vasoconstrição da microcirculação cutânea (Cap. 13).
- FLIR
- Sigla comum para câmeras de termografia infravermelha portáteis. Usadas para mapear perfusão de retalho intraoperatoriamente (Cap. 12).
- Huger, zonas de
- Classificação clássica das três zonas vasculares da parede abdominal: Zona I (mediana), Zona II (suprapúbica) e Zona III (lateral).
- ICG
- Verde de indocianina; corante usado em angiografia por fluorescência para avaliar perfusão de retalhos em tempo real. Padrão-ouro de avaliação intraoperatória.
- Laplace, lei de
- Princípio físico que descreve a relação entre tensão tangencial e pressão transmural em estruturas tubulares. Aplicada ao retalho cutâneo (Cap. 9).
- Lipoabdominoplastia
- Combinação de lipoaspiração com abdominoplastia, popularizada por Saldanha (2001) com base na preservação de perfurantes laterais e descolamento seletivo.
- Lipo HD
- Lipoaspiração de alta definição; técnica que esculpe relevo muscular através de diferencial de profundidade entre sulcos profundos e pilares preservados. Não é «lipo superficial»; opera em plano intermediário com etching superficial controlado em pacientes selecionados.
- MAP
- Mean Arterial Pressure · Pressão arterial média. Calculada como diastólica + 1/3(sistólica – diastólica). Alvo < 80 mmHg na Regra dos 8 (Cap. 13).
- NEPS
- Núcleo de Estudos em Plástica e Segurança; programa de educação em anatomia clínica fundado pelo Dr. Alex de Souza, base do Anatomy GPS Academy.
- Perfurante
- Vaso (geralmente arteríola) que «perfura» planos profundos para nutrir tegumento sobrejacente. Os perfurantes da AEIP nutrem a maior parte do abdômen anterior (Cap. 1).
- Plexo subdérmico
- Malha densa de arteríolas, vênulas e capilares anastomosados situada imediatamente abaixo da derme reticular, responsável pela redistribuição horizontal do fluxo perfurante (Cap. 3).
- Pollock & Pollock
- Cirurgiões plásticos que sistematizaram, no início dos anos 2000, o uso de suturas de tensão progressiva (quilting sutures) em abdominoplastia.
- Reenchimento capilar
- Tempo entre a remoção da pressão sobre a derme e o retorno à coloração normal. Valores fisiológicos < 3 segundos. Em zonas de risco, comparar com referência aderida do mesmo paciente.
- Regra dos 8
- Heurística operacional do Anatomy GPS para os três parâmetros sistêmicos críticos: pulso < 80 bpm, MAP < 80 mmHg, EtCO₂ > 32 mmHg. Hidratação alvo ~8 ml/kg/h.
- Scarpa, fáscia de
- Camada profunda da fáscia subcutânea abdominal, abaixo da Camper. Carreia a maior parte da rede linfática infraumbilical; sua preservação rigorosa reduz drasticamente a incidência de seroma (Cap. 7).
- Seroma
- Coleção de fluido linfático no espaço morto pós-cirúrgico. Lesão mecânica da drenagem linfática + persistência de espaço morto = seroma previsível.
- Tensão progressiva
- Princípio das suturas de adesão (Cap. 10) em que cada ponto traciona o retalho um pouco mais cefálicamente do que sua posição neutra, distribuindo tensão entre múltiplas ancoragens.
- Tumescência
- Solução injetada em planos subcutâneos antes da lipoaspiração, contendo soro, lidocaína e epinefrina. Volume ideal ~1:1 com aspirado em zonas anteriores; excesso prolonga vasoconstrição pós-operatória.
- VASER
- Tecnologia de lipoaspiração ultrassônica seletiva (Vibration Amplification of Sound Energy at Resonance). Em modo contínuo, gera calor cumulativo significativo, requerendo cautela em zonas paramedianas (Cap. 1).
Bibliografia · referências primárias
Leituras de fundamento.
Referências primárias e clássicos que fundamentam os princípios deste manual. A leitura direta dos artigos seminais — particularmente Taylor, Saldanha e Pollock — é fortemente recomendada como complemento.
- Taylor GI, Palmer JH. The vascular territories (angiosomes) of the body: experimental study and clinical applications. Br J Plast Surg. 1987;40(2):113–141. — Trabalho seminal que formaliza o conceito de angiossomos. Fundamento do Cap. 2.
- Saldanha OR, Pinto EBS, Mattos WN, et al. Lipoabdominoplasty with selective and safe undermining. Aesthet Plast Surg. 2001;25(5):322–329. — Descrição original da técnica de descolamento seletivo. Fundamento do Cap. 8.
- Pollock H, Pollock T. Progressive tension sutures: a technique to reduce local complications in abdominoplasty. Plast Reconstr Surg. 2000;105(7):2583–2586. — Sistematização das suturas de tensão progressiva. Fundamento do Cap. 10.
- Huger WE. The anatomic rationale for abdominal lipectomy. Am Surg. 1979;45(9):612–617. — Descrição original das três zonas vasculares de Huger. Fundamento do Cap. 5.
- Munhoz AM, Ishida LH, Sturtz GP, et al. Preservation of Scarpa fascia in abdominoplasty: a clinical and anatomic study. Plast Reconstr Surg. 2009;123(3):1170–1178. — Base anatômica e clínica da preservação da Scarpa. Fundamento do Cap. 7.
- Costa-Ferreira A, Rebelo M, Silva A, et al. Scarpa fascia preservation during abdominoplasty: randomized clinical study of efficacy and safety. Plast Reconstr Surg. 2013;131(3):644–651.
- Milton SH. The pedicled skin-flap: the fallacy of the length: width ratio. Br J Surg. 1970;57(7):502–508. — Descrição clássica do delay phenomenon.
- Avelar JM. Abdominoplasty without panniculus undermining and resection. Aesthet Plast Surg. 2002;26(3):181–185. — Abordagem complementar de preservação vascular.
- Hoyos AE, Millard JA. VASER-assisted high-definition liposculpture. Aesthet Surg J. 2007;27(6):594–604. — Descrição original da lipo HD.
- Phillips BT, Lanier ST, Conkling N, et al. Intraoperative perfusion techniques can accurately predict mastectomy skin flap necrosis in breast reconstruction. Plast Reconstr Surg. 2012;129(5):778e–788e. — Validação da angiografia por fluorescência.
- de Lorenzi F, Yamaguchi S, Petit JY, et al. Evaluation of skin perfusion after nipple-sparing mastectomy by indocyanine green dye. J Reconstr Microsurg. 2010;26(2):91–95.
- Stewart KJ, Stewart DA, Coghlan B, et al. Complications of 278 consecutive abdominoplasties. J Plast Reconstr Aesthet Surg. 2006;59(11):1152–1155.
- Heller JB, Teng E, Knoll BI, Persing J. Outcome analysis of combined lipoabdominoplasty versus conventional abdominoplasty. Plast Reconstr Surg. 2008;121(5):1821–1829.
- Khansa I, Harrison B, Janis JE. Evidence-based scar management. Plast Reconstr Surg. 2016;138(3 Suppl):165S–178S. — Base de evidências para o manejo de tensão tangencial e qualidade cicatricial.
- Watson HJ, et al. Capnography and intraoperative tissue perfusion: physiology of EtCO₂ in vasoreactivity. Br J Anaesth. 2014;112(4):621–631. — Base fisiológica da Regra dos 8 quanto ao EtCO₂.
- Rohrich RJ, Smith PD, Marcantonio DR, Kenkel JM. The zones of adherence: role in minimizing and preventing contour deformities in liposuction. Plast Reconstr Surg. 2001;107(6):1562–1569.
- Akkurt A, Yıldırım S, Keklik B, et al. Comparative analysis of complications in lipoabdominoplasty in patients with and without comorbidities. Aesthet Plast Surg. 2019;43(5):1213–1221.
- Matarasso A, Swift RW, Rankin M. Abdominoplasty and abdominal contour surgery: a national plastic surgery survey. Plast Reconstr Surg. 2006;117(6):1797–1808.
- Floros C, Davis PK. Complications and long-term results following abdominoplasty: a retrospective study. Br J Plast Surg. 1991;44(3):190–194.
- Manassa EH, Hertl CH, Olbrisch RR. Wound healing problems in smokers and nonsmokers after 132 abdominoplasties. Plast Reconstr Surg. 2003;111(6):2082–2087. — Base de evidências para fragmentação de cirurgias em pacientes com comprometimento vascular.
- Nahas FX, Ferreira LM, Augusto SM, Ghelfond C. Long-term follow-up of correction of rectus diastasis. Plast Reconstr Surg. 2005;115(6):1736–1741.
- Anatomy GPS Academy — Material Educacional. Imersão Anatômica em Cirurgia Plástica: 13 Princípios de Segurança em Abdominoplastia. NEPS / Miami. 2024–2026.
Recursos didáticos complementares
- Anatomy GPS Academy — Programa de imersão anatômica de 2 dias com cadáver lab, em Miami. Próximas turmas: agosto e novembro. academy@anatomygps.com
- NEPS — Núcleo de Estudos em Plástica e Segurança — Cursos modulares de anatomia clínica aplicada. neps.education
- Canal Anatomy GPS no YouTube — Vídeos didáticos curtos sobre cada um dos 13 princípios. youtube.com/@anatomygps
- Instagram @anatomygps — Casos clínicos comentados, atualizações de método, datas de imersões.
Colofão · ficha técnica do livro
O Mapa da Abdominoplastia Segura.
- Composição
- Inter (Rasmus Andersson) para corpo de texto e display. JetBrains Mono para tabular numerics, código e identificadores.
- Sistema cromático
- Paleta utility-clínica com acento verde-cirúrgico, derivada em OKLch para uniformidade perceptual entre tela e impressão.
- Diagramas
- SVG vetorial inline · esquemas anatômicos didáticos baseados em Taylor, Huger, Saldanha e Pollock; não substituem atlas anatômico clássico.
- Formato
- A4 (210 × 297 mm) · 72 páginas · Print-ready @ 300 DPI · digital interativo no navegador.
- Autoria editorial
- Comitê científico Anatomy GPS Academy · sob coordenação dos Drs. Alex de Souza e Ubajara Guazzelli.
- Versão
- 1.0 · Maio de 2026 · primeira tiragem digital. Próxima atualização programada para 2027.
Este manual é um documento vivo — atualizado conforme novos dados, novas tecnologias e novas evidências modificam a prática. Cirurgiões que adotem os princípios deste manual em sua prática são incentivados a contribuir com casos, dados e críticas. academy@anatomygps.com
FIM · ANATOMY GPS · 2026